Бей Ли
Катедра по гастроентерология, болница Tongren в Пекин, столичен медицински университет, Пекин 100730, Китай
Чуан Джанг
Катедра по гастроентерология, болница Tongren в Пекин, столичен медицински университет, Пекин 100730, Китай
Ю-Тао Жан
Катедра по гастроентерология, болница Tongren в Пекин, столичен медицински университет, Пекин 100730, Китай
Резюме
Цирозата е често срещаният краен стадий на редица хронични чернодробни заболявания и важна причина за заболеваемост и смъртност. С нарастващата епидемия от затлъстяване и метаболитен синдром, неалкохолната мастна чернодробна болест (NAFLD) се превърна в най-честата причина за хронични чернодробни заболявания в световен мащаб и ще се превърне в една от водещите причини за цироза. Повишената информираност и разбиране за цирозата на NAFLD са от съществено значение. Към днешна дата няма публикуван систематичен преглед за NAFLD цироза. По този начин, тази статия прави преглед на последните проучвания за епидемиологията, рисковите фактори, клиничното представяне, диагнозата, лечението и прогнозата на цирозата на NAFLD.
1. Въведение
2. Епидемиология
С продължаващата епидемия от затлъстяване и метаболитен синдром, NAFLD се превърна в най-честата причина за хронични чернодробни заболявания в световен мащаб [8]. Глобалното разпространение на NAFLD се оценява на около 24% [9]. Цирозата е важен фактор за свързаната с черния дроб заболеваемост и смъртност при пациенти с NAFLD [10]. Все още обаче нямаме подробно разбиране за това колко често се появява цироза на NAFLD. Съществуващите проучвания с различни обекти на изследване, диагностични методи и други променливи параметри показват противоречивите епидемиологични резултати от цироза на NAFLD.
2.1. Общо проучване на населението
Kabbany et al. анализира данните от Националното изследване на здравето и храненето (САЩ) между 2009 и 2012 г. Цирозата е диагностицирана чрез индекс на съотношението AST към тромбоцитите> 2 и анормални чернодробни функционални тестове. Цирозата на NAFLD се определя като цироза, която се проявява с поне едно от следните: затлъстяване, диабет, инсулинова резистентност и метаболитен синдром. Те съобщават, че разпространението на NAFLD цироза е 0,178% [11]. Fung и сътр. извърши проспективно проучване на напречно сечение на 2493 доброволци, наети от общото население и Центъра за трансфузия на Червения кръст в Хонг Конг (Китай). Цирозата е диагностицирана чрез преходна еластография (ТЕ). Те откриха, че честотата на NAFLD цироза е 0,17% [12].
2.2. Проучване на пациенти с болести или заболеваемост
Проучване върху 1799 пациенти с диабет тип 2 (T2DM) показва, че разпространението на NAFLD цироза, диагностицирана от ТЕ, е 11,2% [13]. Преглед на 16 индивидуални проучвания на 2956 пациенти с тежко затлъстяване разкри, че 5,8% от пациентите имат NAFLD цироза [8]. Тези проучвания предполагат, че пациентите с T2DM или тежко затлъстяване имат висока честота на NAFLD цироза [14].
2.3. Хоспитализирани пациенти с цироза
2.4. Проучвания на пациенти с чернодробна трансплантация
Едно проучване от скандинавската чернодробна трансплантация между 2011 и 2015 г. съобщава, че цирозата на NASH е около 6,1% от възрастните пациенти (91/1476), изброени за чернодробна трансплантация [19]. Друго проучване от базата данни на United Network for Organ Sharing показва, че цирозата на NASH представлява 5% от всички млади пациенти в САЩ, изброени за чернодробна трансплантация [20], а цирозата на NASH се е увеличила от 1% на 16% от 2002 до 2016 г. Анализът на данните от базата данни на мрежата за снабдяване и трансплантация на органи (OPTN) от 2000 до 2014 г. също подкрепя повишената тенденция на цироза на NASH с течение на времето с увеличение от 55,4% между 2016 и 2030 г. [21].
3. Рисков фактор
3.1. Хистологичен подтип
Хистологичният подтип е най-големият рисков фактор за прогресирането на NAFLD до цироза. NAFLD е разделен на два основни хистологични подтипа: неалкохолен мастен черен дроб (NAFL) и неалкохолен стеатохепатит (NASH) [22]. Честотата на прогресия до цироза е по-висока при NASH, отколкото при NAFL. Едно надлъжно проучване със средно 15,6 години проследяване показва, че само 1% от пациентите с NAFL развиват цироза, докато 11% от тези с NASH развиват цироза [23]. Освен това NASH прогресира по-бързо до цироза. Годишният процент на прогресия на фиброзата при пациенти с NASH е 0,14 стадия, в сравнение с 0,07 стадия при пациенти с NAFL [24].
3.2. Метаболитни фактори
Много проучвания предполагат, че диабетът е най-силният метаболитен фактор за прогресиране на NAFLD до цироза [25]. Porepa et al. използва административни здравни бази данни в Онтарио (Канада) (1994–2006), за да извърши съвместно ретроспективно кохортно проучване, основано на популацията. 438 069 лица с новодиагностициран диабет са били съпоставени с 2 059 708 лица без диабет. След средна продължителност на проследяване от 6,4 години, 1119 (3,71%) пациенти с диабет са развили цироза и 1896 (1,34%) лица без диабет са развили цироза [26]. Nderitu и сътр. изследва 509 436 участници от кохортата на шведския риск от смъртност от аполипопротеини (AMORIS) между 1985 и 1996 г. и установява, че 2775 участници са развили цироза; диабетът и високата кръвна глюкоза са свързани с цироза, независимо от затлъстяването [27]. Други метаболитни фактори, включително хиперлипидемия, затлъстяване и хипертония, също са важни рискови фактори за цироза на NAFLD.
3.3. Генетични полиморфизми
Смята се, че генетичните фактори допринасят за 30% –50% от риска от заболявания с високо разпространение, като затлъстяване, T2DM, сърдечно-съдови заболявания (ССЗ) и цироза [28]. Проучванията за асоцииране в целия геном (GWAS) и генните проучвания допринасят значително за нашето разбиране за генетичния принос за прогресията на NAFLD. Проучванията на GWAS са идентифицирали някои от генетичните варианти, свързани с прогресията на NAFLD. Сред идентифицираните локуси несинонимният еднонуклеотиден полиморфизъм (SNP) в PNPLA3 (rs738409 c.444 C4G, p.Ile148Met), пататин-подобен фосфолипазен домен, съдържащ 3, е валидиран в множество кохорти на пациенти. Забележително е, че присъствието на този SNP е здраво свързано с развитието на NAFLD цироза [29]. Едно проучване на над 1000 индивида с доказана биопсия NAFLD демонстрира, че SNP в трансмембранен 6 член от суперсемейство 2 (rs58542926 c.449 C> T, p.Glu167Lys) е свързан с повишен риск от напреднала фиброза, независимо от пола, възрастта при биопсията, ИТМ, T2DM и PNPLA3 rs738409 генотип [30].
3.4. Възраст
В ретроспективно кохортно проучване от Обединеното кралство 351 пациенти с доказана биопсия NAFLD са разделени на по-възрастна (≥60), средна възраст (50 до 60) и по-млада (≤50) група. Пациентите с цироза са били значително по-възрастни от пациентите с некроза. По-възрастните пациенти са имали значително повече рискови фактори, включително хипертония, затлъстяване, диабет и хиперлипидемия [31]. В едно многоцентрово проучване от САЩ, 796 пациенти с доказана биопсия NAFLD са класифицирани в група пациенти в напреднала възраст (≥65) и група пациенти в напреднала възраст (18 до 65). Пациенти в напреднала възраст с NAFLD имат значително по-високи нива на напреднала фиброза, отколкото пациенти в напреднала възраст с NAFLD. Освен това пациентите в напреднала възраст не са имали повече рискови фактори като диабет или инсулинова резистентност [32]. Въпреки това, връзката между възрастта и цирозата при NAFLD може да бъде свързана с продължителността на заболяването, а не със самата възраст [33].
3.5. Други фактори
5.3. Системи за оценка на фиброзата
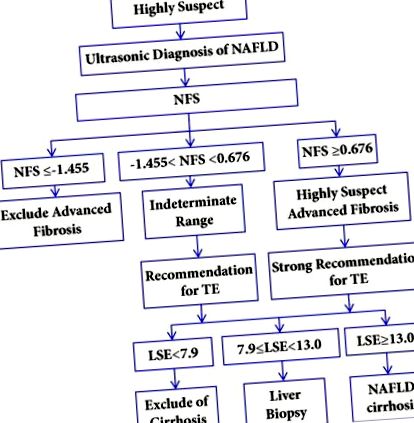
Въз основа на демографски фактори и кръвни тестове са предложени няколко точкови системи за оценка на фиброза или цироза при NAFLD: резултат на NAFLD за фиброза (NFS), фиброза-4-резултат (FIB-4), BARD (BMI-AST/ALT- Диабет), засилен панел за чернодробна фиброза (ELF), Hepascore, Fibro Meter ™, Fibro Test ™ и така нататък [51]. NFS и FIB-4 са по-добри от системите за оценяване при прогнозиране на напреднала фиброза при пациенти с NAFLD. NFS и FIB-4 са препоръчани като скринингови инструменти за идентифициране на пациенти с NAFLD с по-голяма вероятност за напреднала фиброза и/или цироза в практическите насоки за NAFLD от Американската асоциация за изследване на чернодробните заболявания (AASLD) [52]. NFS се характеризира с две гранични стойности: по-ниска гранична стойност и по-висока гранична стойност. Долната гранична стойност има най-високата отрицателна прогнозна стойност, за да се изключи напреднала фиброза. По-високата гранична стойност има най-висока положителна прогнозна стойност за идентифициране на пациенти с напреднала фиброза. „Сивата зона“ между двете гранични стойности е неопределеният диапазон [53]. FIB-4 също предлага двойни гранични стойности като NFS: пациентите с резултат 3.25 вероятно имат напреднала фиброза.
Предвид различната точност, цена и наличност на тези диагностични методи за цироза, изборът на диагностичен подход за пациенти със съмнение за цироза на NAFLD може да бъде предложен, както следва: (1) NFS (или FIB-4) се използва за първи път за пациенти с диагностицирана цироза NAFLD. (2) Цирозата при пациенти с NFS под долното гранично ниво може да бъде изключена. Пациентите с NFS над неопределения диапазон или по-високо гранично ниво се нуждаят от допълнителни диагностични изследвания с ТЕ. (3) Цирозата при пациенти с TE 13,0 kPa се диагностицира като цироза. Предложение за диагностичен алгоритъм е илюстрирано на фигура 1 (модифицирано съгласно [45, 53]).
Предложение за диагностичен алгоритъм за класификация на пациенти, засегнати от NAFLD. NAFLD: неалкохолна мастна чернодробна болест; NFS: резултат от фиброза на NAFLD; TE: преходна еластография; LSE: измерване на сковаността на черния дроб; kPa: килопаскал.
6. Управление
Затлъстяването е от голямо прогностично значение за пациенти с цироза, а загубата на тегло е важна при пациенти с NAFLD цироза. Загубата на тегло обаче не трябва да се препоръчва при пациенти с декомпенсиран краен стадий на чернодробно заболяване поради риск от недохранване с протеинови калории [54]. Антифиброзната терапия е важна стратегия за профилактика и реверсия на NAFLD цироза. Появяващите се лекарства, включително активатор на фарнезоиден X рецептор (обетихолова киселина), антагонист на CC хемокинови рецептори тип 2 и 5 (Cenicriviroc) и инхибитор на апоптоза, сигнализираща киназа-1 (Selonsertib), имат антифибротичен ефект и се очаква да бъдат разработен като потенциална терапия за NAFLD цироза [55]. Алкохолът е потвърден фактор за увреждане на черния дроб. Алкохолът трябва да бъде забранен при пациенти с NAFLD цироза. Други състояния, засилващи развитието на цироза при пациенти с NAFLD, включват диабет, хиперлипидемия и хипертония, които трябва да бъдат изследвани и лекувани. Превенцията, скринингът и лечението на ССЗ и цирозни усложнения са от решаващо значение за прогнозата на цирозата на НАЖБП. Трансплантацията на черен дроб е ефективно лечение за терминален стадий на чернодробно заболяване при пациенти с NAFLD цироза.
6.1. Наблюдение и профилактика на сърдечно-съдови заболявания
Пациентите с NAFLD цироза имат високо разпространение на ССЗ. Трябва да се обърне внимателно наблюдението на ССЗ. Неинвазивното функционално сърдечно изследване се препоръчва при пациенти с NASH цироза, с прогресия към инвазивни тестове, когато неинвазивното тестване е необичайно или неубедително [54]. Хиперлипидемията е важен фактор за развитието на ССЗ. Статините, като лекарства за намаляване на липидите, се препоръчват за профилактика на ССЗ при пациенти с NAFLD цироза, които отговарят на критерии, базирани на настоящите препоръки, но те трябва да се избягват при пациенти с декомпенсирана цироза [52].
6.2. Скрининг и управление на гастроезофагеални варикози
Гастроезофагеалният варикозен кръвоизлив е тежко фатално усложнение на цирозата. Пациентите с NAFLD цироза трябва да бъдат изследвани и управлявани за гастроезофагеални варици в съответствие с практическите насоки на AASLD [56]: (1) Пациентите с компенсирана цироза (CC) без варици при скринингова ендоскопия трябва да имат повторна ендоскопия на всеки 2 години; пациентите с CC с малки варици при скринингова ендоскопия трябва да имат повторна ендоскопия всяка година; пациентите с CC без варици или с малки варици, които развиват декомпенсация, трябва да имат повторна ендоскопия, когато това се случи. (2) Традиционните неселективни бета-блокери (NSBB) (пропранолол, надолол и карведилол) или ендоскопско лигиране на варикоза (EVL) се препоръчват за предотвратяване на първи кръвоизлив от варицел при пациенти със средни или големи варици; NSBB е препоръчителната терапия за пациенти с високорискови малки варикози на хранопровода; комбинацията от NSBB и EVL е терапия от първа линия за предотвратяване на повторно кървене.
6.3. Наблюдение и управление на хепатоцелуларен карцином
Съществуват сериозни доказателства, че цирозата е често срещана причина за развитието на HCC [57]. Пациентите с NAFLD цироза са изложени на по-висок риск от HCC [58]. Съобщава се за кумулативна честота на HCC от цироза на NAFLD като 2,4% и 12,8% при средно проследяване от 3,2 до 7,2 години [59]. Международните общества препоръчват наблюдение на HCC при избрани целеви популации, включително пациенти с цироза от всякаква причина [60]. AASLD препоръчва пациентите с NAFLD цироза да бъдат обмислени за HCC скрининг с ултразвуково изследване и със или без измерване на нивата на алфа-фетопротеин в кръвта (AFP) на всеки 6 месеца [52, 61]. Лечението на HCC при пациенти с NAFLD цироза може да бъде насочено към практическите насоки на AASLD [61]. T2DM значително увеличава риска от развитие на HCC [62]. Метформин и статини значително намаляват риска от HCC сред пациенти с диабет [63]. Статините и метформинът са предложени като потенциални стратегии за първична превенция на HCC при пациенти с NAFLD и диабет [60, 62].
6.4. Трансплантация на черен дроб
7. Прогноза
8. Заключения
NAFLD се превръща в една от водещите причини за цироза. Рисковите фактори за прогресирането до цироза при пациенти с NAFLD включват NASH, метаболитни фактори, генетични полиморфизми и по-напреднала възраст. Клиничните прояви на цироза на NAFLD са подобни на тези на цироза, причинена от друга етиология. Диагнозата на декомпенсирана цироза е относително лесна за пациенти с NAFLD. Чернодробната биопсия, образната и точковата система за фиброза са важни методи за диагностика на компенсирана цироза при пациенти с NAFLD. Намаляването на теглото, забраната за пиене, управлението на други рискови фактори за прогресиране до цироза и антифиброзата са основни лечения. Скринингът, лечението и профилактиката на цирозни усложнения и ССЗ са от решаващо значение за лечението на NAFLD цироза. Трансплантацията на черен дроб е ефективно лечение за терминален стадий на чернодробно заболяване при пациенти с NAFLD цироза. Прогнозата за цироза на NAFLD е лоша. Трябва да се наблегне на профилактиката и лечението на NAFLD цироза.
Благодарности
Това изследване беше подкрепено от Националната фондация за естествени науки на Китай (грант № 8157040055).
- НЕНАЛКОХОЛИЧНИ ПЕРСПЕКТИВИ НА ЛЕЧЕНИЕТО НА МАСТНИ ЧЕРЕН ЧЕРЕН ЧЕРЕН ЧЛЕН
- Микронутриенти в безалкохолната мастна чернодробна болест - патогенеза - ScienceDirect
- Затлъстяване и безалкохолна мастна чернодробна болест - достойно отслабване
- Роля на диетата и промените в начина на живот при неалкохолна мастна чернодробна болест
- Разпространение на безалкохолната мастна болест на панкреаса (NAFPD) и нейните рискови фактори сред възрастните медицински