Резюме
Заден план
Въздействието на приема на млечни продукти върху кардиометаболитните рискови фактори, свързани с метаболитния синдром (MetS), се нуждае от допълнителни изследвания.
Обективен
Да се изследва въздействието на консумацията на мляко върху широк спектър от кардиометаболитни рискови фактори, свързани с MetS (липиди в кръвта, хомеостаза на холестерола, хомеостаза на глюкозата, системно възпаление, кръвно налягане, ендотелна функция) при жени в постменопауза с коремно затлъстяване.
Методи
В това рандомизирано кръстосано проучване 27 жени с коремно затлъстяване са консумирали две 6-седмични диети, базирани на Националната програма за образование на холестерола (NCEP), една с 3,2 порции/d мляко с 2% мазнини на 2000 kcal (МЛЯКО) и една без мляко или други млечни продукти (NCEP). Съставът на макроелементите и на двете диети е сравним (55% въглехидрати, 15% протеини, 30% мазнини и 10% наситени мазнини).
Резултати
Диетата МЛЯКО не е оказала значителен ефект върху LDL-C, триглицеридите, размера на LDL, CRP и концентрациите на молекулите на клетъчна адхезия и върху показателите за инсулинова чувствителност. Диетата с МЛЯКО намалява нивата на HDL-C, адипонектин, ендотелин и глюкоза на гладно, както и кръвното налягане (всички P ≤ 0,01), но тези промени са сравними с тези, наблюдавани при диета без мляко по NCEP (всички P ≥ 0,07 между диетата) . И накрая, диетата МЛЯКО е свързана с по-ниска фракционна катаболна скорост на аполипопротеин В с нисък VLDL (-13,4%; P = 0,04) и плазмени концентрации на стерол (-12,0%; P = 0,04) в сравнение с контролната диета без мляко NCEP.
Заключения
Тези данни предполагат, че краткосрочната консумация на нискомаслено мляко в контекста на разумна диета NCEP няма нито благоприятно, нито вредно въздействие върху кардиометаболитни рискови фактори, свързани с MetS при жени в постменопауза с коремно затлъстяване.
Заден план
Значителен дял от ССЗ в индустриализираните страни се дължи на наличието на група от кардиометаболитни смущения, свързани с метаболитен синдром (MetS) [1]. Този синдром обхваща абдоминално затлъстяване и нарушения на метаболизма на глюкозата и инсулина, заедно с хипертония, нарушена ендотелна функция [2], възпаление и типично дислипидемично състояние, което включва повишени концентрации на плазмени триглицериди (TG), ниски концентрации на HDL-холестерол (C) и малки плътни LDL частици [3]. Дислипидемичното състояние, наблюдавано в MetS, е причинено отчасти от повишената секреция на VLDL аполипопротеинови (апо) В частици и от засиления HDL apoA-I клирънс [4]. Последните проучвания предполагат, че MetS може да бъде свързана и с нарушена хомеостаза на холестерола, характеризираща се с повишен ендогенен синтез на холестерол и намалена абсорбция на холестерол [5]. Показано е, че MetS в различни популации е доста разпространен, като стойностите варират от 8% до 46% в зависимост от държавата, пола [6] и възрастта [7]. Разпространението на MetS е особено високо при жени в постменопауза [8].
Диетата се счита за ключов етиологичен детерминант на MetS [9-11]. Съответно данните от няколко проспективни кохортни проучвания показват, че консумацията на млечни продукти и мляко е свързана с по-ниско разпространение на MetS [12, 13]. Мета-анализи на кохортни проучвания също показват, че приемът на мляко е свързан с намален риск от хипертония [14, 15], но не и с риск от диабет тип 2 [16–18]. От друга страна, данните от рандомизирани клинични проучвания, оценяващи влиянието на консумацията на мляко върху кардиометаболичните рискови фактори, са смесени и не напълно съвместими с данните от епидемиологичните проучвания [19–24].
За да разберем по-добре ефекта от консумацията на мляко върху здравето на кардиометаболитите, ние изследвахме в рандомизирано кръстосано контролирано проучване въздействието на консумацията на мляко върху голям набор от кардиометаболитни характеристики, свързани с MetS, а именно кръвни липиди, холеостаза на холестерола и глюкозата, кръвно налягане, ендотелна функция, възпаление, VLDL apoB и HDL apoA-1 кинетика при жени в постменопауза с коремно затлъстяване. Предположихме, че консумацията на мляко като част от разумна диета има значително благоприятно въздействие върху липидите в кръвта, хомеостазата на холестерола, както и върху кръвното налягане.
Методи
Субекти
Експериментален дизайн и диетична намеса
Използван е рандомизиран дизайн на кръстосване, за да се изследва влиянието на консумацията на мляко върху кардиометаболитните характеристики на MetS. Протоколът първоначално включваше 4-седмичен период на стабилизиране, през който участниците бяха инструктирани да спазват разумните хранителни препоръки на NCEP Фаза 1 [25]. След това участниците консумират в произволен ред диета, при която приблизително 20% от калориите идват от частично обезмаслено мляко (2% мазнини) и контролна диета без мляко NCEP. И двата предварително дефинирани режима се консумират при изокалорични условия за периоди от 6 седмици, всеки отделен от период на измиване от 6 до 8 седмици, през който диетичните насоки на NCEP Фаза 1 са подсилени. По време на периодите на навлизане и измиване жените бяха помолени да поддържат теглото си постоянно. Освен това консумацията на млечни продукти не беше официално изключена. В този контекст жените консумират значително повече мляко по време на фазата на МЛЯКО (3.2 serv/d) и значително по-малко мляко по време на фазата на контрол на NCEP (0 serv/d), отколкото по време на навлизането (1.4 serv/d) и измиване периоди на излизане (1,3 порции/ден).
Всички ястия бяха предоставени на участниците по време на диетично контролираните фази на проучването. Обядът се консумираше в звеното за клинично разследване всеки делничен ден под наблюдението на регистрирани диетолози, докато закуската и вечерята през делничните дни и всички ястия през уикендите бяха опаковани и консумирани у дома. Субектите били помолени да ядат цялата храна и само храната, която им била предоставена. Те бяха снабдени с ежедневен напомнящ лист, в който трябваше да проверят всички консумирани хранителни продукти и да докладват за всяко отклонение от диетата, както и за всяка болест или употреба на лекарства. Анализът на тези контролни списъци показа, че спазването на експерименталните диети е отлично (> 98%).
Обичайните енергийни и диетични приема се оценяват при скрининг, като се използва валидиран въпросник за честота на самостоятелно прилагана храна (FFQ) [26]. Участниците започнаха проучването на предварително дефинирано енергийно ниво, което е най-близко до средната стойност между техния енергиен прием, изчислен от FFQ и от формулата на Харис-Бенедикт. Теглото се следи всеки делничен ден преди обяд и енергийното ниво се коригира, ако телесното тегло се е отклонило от изходното ниво с повече от 1,0 kg. Консумацията на алкохол, както и на витаминни добавки и натурални продукти за здравето през всеки експериментален период беше забранена. Консумацията на кофеинови напитки като диетични безалкохолни напитки (12 oz или 355 ml), кафе и чай (8 oz или 237 ml) е ограничена до максимум 2 напитки на ден.
Участниците и служителите не могат да бъдат заслепени от експерименталните процедури поради включването на мляко във фазата МЛЯКО. Всички лабораторни анализи обаче бяха направени по заслепен начин. Участниците бяха помолени да поддържат обичайните си нива на физическа активност през цялото проучване. Нивото на физическа активност беше оценено по време на проучването с помощта на 3-дневен (2 работни дни и 1 уикенд ден) въпросник за физическа активност (данните не са показани).
Състав на диетите
Двата експериментални режима са формулирани така, че процентът на дневните калории от мазнини (
29%), наситени мазнини (
55%) и протеини (
Оценка на рисковия фактор
Повечето кардиометаболитни резултати са измерени в началото и в края на всяка диетична фаза, с изключение на глюкозния толеранс, VLDL апоВ и апоА-I кинетиката и сурогатите на холестеролната хомеостаза и на ендотелната функция, които са оценени само в края на всеки интервенционен период. Обиколката на талията е измерена по средата между най-ниското ребро и илиачния гребен с помощта на стандартна рулетка [29]. Кръвното налягане (BP) се измерва след 5 минути почивка в седнало положение. Измерва се на дясното рамо с помощта на стандартен живачен сфигмоманометър и се изчислява като средна стойност на 3 отчитания, всеки отделен от интервал от 3 минути. Звукът Korotkoff V се приема като диастолично кръвно налягане. Средното артериално кръвно налягане (MAP) се изчислява като сума от диастолното + 1/3 (систолно минус диастолично) BP.
Тест за толерантност към глюкоза от 75 g (OGTT) беше направен от всеки участник сутрин след еднодневно гладуване в края на двете диети. Кръвни проби бяха събрани в епруветки, съдържащи EDTA (Miles Pharmaceuticals, Rexdale, Онтарио, Канада) през венозен катетър, поставен в предтекубитална вена при −15, 0, 15, 30, 45, 60, 90, 120, 150 и 180 минути в края на всяка диета за измерване на плазмените концентрации на глюкоза и инсулин. Плазмената глюкоза се измерва ензимно [37], докато плазменият инсулин се измерва чрез радиоимуноанализ с разделяне на полиетилен гликол [38]. Площите на глюкозата и инсулина под кривата (AUC) бяха изчислени след 180-минутното OGTT, използвайки трапецовидния метод. Индексите за инсулинова чувствителност HOMA [39], Cederholm [40] и Matsuda [41] бяха изчислени от данните за глюкозата и инсулина на OGTT.
Кинетика на VLDLapoB и ApoA-I
Кинетиката на VLDLapoB и apoA-I беше изследвана в края на диетата МЛЯКО и NCEP диетата при девет (n = 9) жени в постоянно хранено състояние, като се използва грундирана постоянна инфузия на [5,5,5-2 H3] - l -левцин, както е описано по-рано [42]. VLDLapoB (d 10 mg/L поне веднъж по време на проучването. Според Pearson и др. [47], нивата на CRP> 10 mg/L отразяват инфекция или остро възпаление. Тези индивидуални данни в този конкретен момент бяха третирани като „липсващи“ в смесените модели за този специфичен рисков фактор. Разликите се считат за значими при P
Резултати
Всички жени са били с наднормено тегло или затлъстяване при скрининг и с обиколка на талията по-голяма от прага за MetS въз основа на критериите NCEP-ATP III [25] (≥88 cm) (Таблица 2). Въз основа на същите критерии, нисък HDL-C, висок TG, висок BP и високи плазмени концентрации на глюкоза присъстват съответно при 63%, 46%, 89% и 13% от участниците при скрининга. Общо 63% жени са имали MetS.
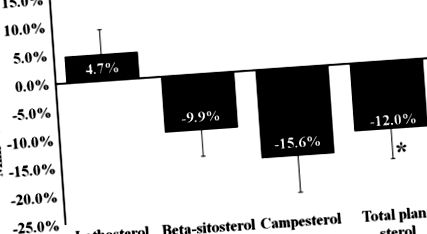
Както е показано в таблица 3, консумацията на МЛЯКО диета в продължение на 6 седмици значително намалява плазмените нива на HDL-C в плазмата (-16,2%; P 0,05). От друга страна, намаляването на общите плазмени концентрации на холестерол е статистически по-важно след диетата NCEP, отколкото след диетата МЛЯКО (между диетата P = 0,01). Следователно, съотношението общ/HDL-C се е увеличило по подобен начин през двете фази (между диетата P = 0,26). Плазмените нива на стероли (сума на бета-ситостерол и кампестерол) са били значително по-ниски в края на МЛЯКАТА диета, отколкото след NCEP диетата (-12,0%, P = 0,04, Фигура 1), докато не се наблюдава разлика между диетите в плазмения латостерол концентрации.
Намаляването на плазмените концентрации на апо A-I след консумация на МЛЯКО диета в продължение на 6 седмици (-7,9%, P Таблица 4 KLDL apoB и apoA-I кинетични данни в подпроба от девет (n = 9) жени в менопауза след диетата МЛЯКО и NCEP
Въпреки че няма ефект от режимите на МЛЯКО и NCEP върху плазмения CRP, и двете лечения намаляват плазмения адипонектин по подобен начин (-11,1% и -13,3%, съответно, между диетата P = 0,58). МЛЯКО значително намалява систолното (-4,1%) и диастолното (-5,2%) АД в сравнение с изходните стойности (Фигура 2). Макар и по-малък по размер и несъществен след NCEP диетата, намаленията на систоличния и диастоличния АН са сравними между двете лечения. Намаляването на средния BP с МЛЯКО (-4,7%, P 0,05, между диетата P = 0,07). Плазмените концентрации на ендотелин намаляват значително и по подобен начин по време на двете лечения (между диетата P = 0,85). Нивата на VCAM-1, ICAM-1 и Е-селектин след диетата са сходни между МЛЯКОТО и NCEP (Таблица 3).
И накрая, както диетата МЛЯКО, така и NCEP намаляват по подобен начин нивата на глюкоза в плазмата на гладно в сравнение със специфичните за диетата изходни стойности (между диетата P = 0,22, таблица 5). Няма значителна разлика в други маркери на глюкозната хомеостаза или индекси на инсулинова чувствителност между леченията.
Дискусия
Систематичен преглед, публикуван през 2011 г., заключава, че по-голямата част от наличните епидемиологични проучвания предполагат потенциални ползи от консумацията на млечни продукти върху риска от наличие или развитие на MetS [48]. Авторите обаче подчертават важна методологична хетерогенност между проучванията и потенциалните пристрастия, които пречат да се правят твърди заключения. Те също така подчертаха значението на провеждането на висококачествени рандомизирани клинични проучвания за по-нататъшна оценка на ефекта на отделните млечни храни върху кардиометаболитния риск.
Въз основа на неотдавнашен мета-анализ на проспективни популационни проучвания [15], всяка порция мляко от 200 g/d е свързана с малко, но значително намаление от 4% на риска от хипертония. В съответствие с тези данни, ние показахме, че 6-седмичната консумация на 2% мляко значително намалява систолното, диастоличното и средното кръвно налягане в сравнение с изходното ниво при жени в постменопауза, които имат средно относително нормални обичайни нива на АН. Въпреки това, само намаляването на средното кръвно налягане има тенденция да бъде по-голямо по време на МЛЯКАТА диета в сравнение с контролната NCEP диета. Изследванията предполагат, че някои пептиди, получени от млечни протеини, могат да модулират освобождаването на ендотелин-1 от ендотелните клетки, като по този начин обясняват отчасти антихипертензивния ефект на млечните протеини [56]. Нашите данни показват, че този път вероятно не е включен в настоящия случай, тъй като промените в плазмените концентрации на ендотелин-1 са сравними между двете диети.
Това проучване изследва въздействието на консумацията на мляко в контекста на разумна NCEP диета върху изчерпателен списък от кардиометаболитни рискови фактори. За разлика от предишни проучвания, които са комбинирали различни млечни продукти, резултатите от настоящото проучване могат да се припишат само на млякото. Всъщност млякото е заменено в контролната диета със специфични хранителни вещества, а не с контролни храни, които биха могли да имат объркващо въздействие сами по себе си. Макар и да не е окончателно, проучването изследва потенциалните механизми, залегнали в основата на промените в плазмените липиди, използвайки сурогатни маркери на метаболизма на холестерола и кинетиката на VLDL и HDL. Сравнително малкият размер на пробата може да е ограничил способността ни да откриваме промени в кардиометаболитните рискови фактори. Проучванията показват, че периоди от по-малко от три дни са достатъчни, за да предизвикат значителни промени в кардиометаболитните рискови фактори, включително TG в плазмата, LDL-C и малки плътни LDL [57]. Също така наскоро показахме, че кръвното налягане се променя след 4-седмичен период на богата на млечни продукти диета в частично контролиран контекст на хранене [58]. Независимо от това, ние признаваме, че тестването на въздействието на консумацията на мляко за по-дълъг период може да усили някои от незначителните промени, наблюдавани в настоящото проучване.
Заключения
Данните от това проучване с контролирано хранене показват, че краткосрочната консумация на мляко с 2% мазнини в контекста на разумна диета с ниско съдържание на мазнини има ограничени ефекти върху широк спектър от кардиометаболитни рискови фактори, свързани с MetS при жени в постменопауза с коремно затлъстяване. Необходими са допълнителни проучвания, за да се обясни защо консумацията на мляко или млечни продукти при епидемиологични проучвания обикновено се свързва с намален риск от MetS, CHD и диабет тип 2.
- Висцералното затлъстяване на корема е свързано с повишен риск от IBS MPR
- Повишен риск от коремно затлъстяване при хора, живеещи с ХИВ - съветник по инфекциозни заболявания
- Високите ендогенни нива на тестостерон допринасят за риска от диабет тип 2 сред млади, здрави жени
- Съвместни ефекти на физическата активност и ИТМ върху риска от хипертония при жените Надлъжно проучване
- Дългосрочна консумация на глутен при възрастни без целиакия и риск от коронарна болест на сърцето