Reid A Waldman¹ * и Anne H Kettler²
SchoolUMKC School of Medicine, UMKC Vision Research Center, САЩ
² Департамент по дерматология, Център за семейни грижи на College Park, САЩ
*Автора за кореспонденция: Рийд Александър Уолдман, студент по пета година от медицината, UMKC School of Medicine, UMKC Vision Research Center, Shawnee Mission, KS, Kansas City, Missouri, USA
Получено: 07 юли 2015 г .; Прието: 19 май 2016 г .; Публикувано: 21 май 2016 г.
Резюме
През последните няколко десетилетия делът на американците, страдащи от затлъстяване, нарасна драстично. Придружаването на това увеличение на затлъстяването е съпътстващо увеличаване на много от съпътстващите заболявания, свързани със затлъстяването, много от които се наблюдават по-рядко при лица с нормално телесно тегло. Забележително е, че се наблюдава увеличение на дерматологичните състояния, наблюдавани при тази специална популация пациенти. Кожните заболявания, наблюдавани с повишена честота при пациенти със затлъстяване, са причинени от различни фактори, по-специално: (1) механичните промени, свързани с повишено тегло; (2) хиперандрогенията на затлъстяването; и (3) вторичната хиперинсулинемия при затлъстяване. Ендокринните аномалии, които често съпътстват затлъстяването и произтичащите често срещани дерматологични състояния, свързани с тези аномалии, включват акрохордони, acanthosis nigricans, keratosis pilaris, hidradenitis suppurativa, acne keloidalisnuchae, хирзутизъм и хипотиреоидизъм.
Ключови думи: Затлъстяване; Акрохордони; Хиперандрогения; Хиперинсулинемия; Acanthosis nigricans; Кератоза пиларис; Hidradenitis suppurativa; Акне keloidalisnuchae; Хирзутизъм; Хипотиреоидизъм
Въведение
Тази поредица от статии от две части ще направи преглед на клиничните дерматологични прояви на затлъстяване, ще идентифицира клинични находки, които могат да служат като предвестници на по-сериозни системни заболявания, ще помогнат за директен избор на лечение и в крайна сметка ще подобрят резултатите от грижите за пациентите. Част 1 изследва връзката между механичните промени, причинени от затлъстяването, и произтичащите от това общи дерматологични състояния, свързани с промените. [2] Част 2 ще изследва връзката между ендокринните аномалии, които често съпътстват затлъстяването, и произтичащите често срещани дерматологични състояния, свързани с тези аномалии.
Акрохордони (етикети на кожата)
Acanthosis nigricans
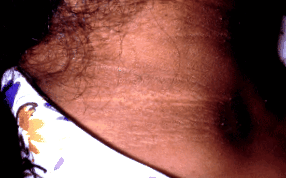
Acanthosis nigricans е състояние на кожата, характеризиращо се с хиперпигментирана, грапава, плака, която често се описва като кадифен или кожен вид (Фигура 1). В допълнение към козметичните последици, пациентът, страдащ от acanthosis nigricans, може също да се оплаче, че засегнатата кожа е неприятна. Това кожно разстройство е едно от най-често срещаните дерматологични състояния, наблюдавани при затлъстяване, засягащо приблизително 74% от пациентите със затлъстяване [8]. Класически се среща във флексуралните области като тила, аксилата и слабините; обаче се наблюдава и на много други повърхности като вулвата и ареолата. Най-често се наблюдава при индианците, афроамериканците и испанците [8]. Наскоро беше признато, че acanthosis nigricans се среща по-често при децата в резултат на епидемията от детско затлъстяване. Всъщност последните проучвания показват, че почти една четвърт от децата в начална училищна възраст, които са над 120% от идеалното си телесно тегло, са засегнати [9]. Диагнозата може да се постави на клинична основа; обаче, ако се биоптира, acanthosis nigricans е хистологично маркиран с променлива акантоза, папиломатоза и хиперкератоза [8].
При пациенти със затлъстяване acanthosis nigricans почти винаги е резултат от хиперинсулинемия, вторична за тъканната инсулинова резистентност. Всъщност връзката между хиперинсулинемия и acanthosis nigricans е толкова значима, че има пряка връзка между степента на инсулинова резистентност и тежестта на заболяването [10]. Причината за тази връзка е, че излишъкът от циркулиращ инсулин над стимулира рецепторите на подобен на инсулин растежен фактор в кожата, което води до значителна епидермална пролиферация [10]. Получената хиперкератоза причинява лезиите с характерна хиперпигментация и кадифен вид. Струва си да се отбележи, че хиперпигментацията не е резултат от повишена меланогенеза и че хистологично тези лезии не показват повишено присъствие на меланоцити или меланозоми.
Докато хиперинсулинемията е една от най-честите причини за акантоза нигриканс, за клиницистите е важно да са наясно с много други патологични процеси, свързани с това често срещано кожно разстройство. Поради тази причина наличието на acanthosis nigricans трябва да служи като предупредителен знак, че може да има сериозно основно заболяване. Лекарите трябва да бъдат особено подозрителни към тези алтернативни причини при всеки пациент с нормално телесно тегло, който развива акантоза нигриканс. Трябва да се помни, че дори в условията на известна хиперинсулинемия може да съществува едновременно сериозно системно заболяване. Други причини за акантоза нигриканс включват злокачествено заболяване (напр. Аденокарцином на стомаха, дебелото черво, черния дроб и яйчниците), употреба на никотинова киселина, болест на Кушинг и хипотиреоидизъм. Освен това има множество други резистентни към инсулин състояния, които могат да бъдат отговорни за развитието на заболяването. В редки случаи са документирани семейни случаи [11].
Докато acanthosis nigricans най-често е клинично доброкачествен, тези лезии могат да причинят на пациента значително емоционално страдание и поради това много пациенти желаят козметично лечение. Освен това някои пациенти описват своите лезии като зловонни и болезнени и в резултат на това желаят лечение. За щастие има четири групи начини за лечение: (1) тематични теми; (2) перорални лекарства; (3) лазерна терапия; и (4) хирургия. Мнението на авторите е, че всички планове за лечение трябва не само да се отнасят до кожните лезии, но също така да се опитват да коригират основната причина за лезиите.
В случай на индуцирана от затлъстяване инсулинова резистентност, пациентите, които отслабват и стават евгликемични, често ще имат подобрени резултати, вариращи от значително подобрение до пълно разрешаване на кожните аномалии. Средствата, за които е документирано, че са особено ефективни за подпомагане на лечението на основната инсулинова резистентност, докато пациентът отслабва, включват метформин и/или тиазолидиндиони [12]. Октреотид се използва също при пациенти с инсулинова резистентност, тъй като намалява секрецията на инсулин. Клиницистът трябва да знае, че пациентите, страдащи от acanthosis nigricans, вторична на инсулиновата резистентност, понякога ще съобщават за влошаване на кожната симптоматика при започване на инсулинова терапия [13]. Това явление е особено добре документирано при пациенти, които не успяват да въртят местата на инжектиране и в резултат започват да развиват нови лезии на тези места на инжектиране [13]. По същия начин пациентите, които имат акантоза нигриканс в резултат на основно злокачествено заболяване, често имат разрешаване на кожните лезии, след като настъпи резекция на тумора.
При пациенти, при които лечението на основното състояние осигурява неоптимални козметични резултати или при тези пациенти, при които основното състояние не може да бъде адресирано, могат да се опитат локални лечения. Често пъти 0,1% третиноин е успешен при изсветляване на хиперпигментираните лезии. Има доказателства, че комбинирането на третиноин с амониев лактат 12% е свързано с по-голямо подобрение от лечението с третиноиналон [12]. Струва си да се отбележи, че в случаите на вулварна и ареоларна акантоза нигриканс, дразненето от употребата на третиноин е често срещан страничен ефект. В тази обстановка пациентите могат да започнат с прилагане на 0,025% третиноинов крем през ден с бавно повишаване на ежедневната употреба и увеличаване на концентрациите, тъй като нежеланите реакции позволяват.
При пациенти с неуспешна терапия с третиноин е доказано, че локалната терапия с калципитриол е ефективна. Смята се, че калципотриолът активира рецепторите за витамин D3, като по този начин намалява пролиферацията на кератиноцити, което в крайна сметка води до по-леки лезии [14]. При пациенти с неуспешна локална терапия е възможна системната терапия. Пероралният изотретиноин в начална дневна доза от 50 mg се използва успешно за лечение на acanthosis nigricans. Докато разрешаването на кожните лезии често се постига, докато пациентът приема това лекарство, клиничното подобрение обикновено се обръща след прекратяване на терапията, така че повечето пациенти ще изискват дневна доза от 25 mg за поддържане на подобрението [15]. За пациенти, при които медицинското ръководство е неуспешно, дермабразията, продължителната импулсна лазерна терапия или хирургичните изрязвания са разумни следващи възможности.
Кератоза пиларис
Keratosis pilaris е състояние на кожата, характеризиращо се с осезаеми стерилни папули и/или пустули, което засяга приблизително 16% от населението (Фигура 2) [16]. Най-често се появява на задния аспект на горната част на ръцете, предните бедра, лицето и задните части; обаче лезиите на кератоза пиларис могат да се появят навсякъде, с изключение на подметките и дланите. Докато keratosis pilaris е доброкачествено състояние, тези лезии са свързани със значителна козметична коморбидност, като 69% от пациентите съобщават за дистрес в резултат на техния обрив [16]. Това е особено тревожно, като се има предвид, че тези лезии най-често се срещат при подрастващи жени, много от които може би вече изпитват свързани проблеми с изображението на тялото. Пациенти, които най-често изпитват значителен дистрес от това състояние, са тези с лицево засягане, тези със значително възпаление, червени лезии и тези, които вече страдат от лош образ на тялото.
При пациенти, които желаят козметично подобрение на кератоза пиларис, има редица възможности за лечение; реакцията обаче варира значително в зависимост от пациента. Освен това, няколко проучвания са изследвали ефикасността на безбройните методи на лечение, препоръчани за това заболяване. Мнението на авторите е, че на всички пациенти, страдащи от кератоза пиларис, трябва да се предлага лечение поради доказателства, че по-голямата част от пациентите, страдащи от това кожно разстройство, изпитват емоционален дистрес, вторичен за ефекта върху външния вид.
Тъй като кератозата пиларис често спонтанно отзвучава при много пациенти след юношеството, разумна първа стъпка в лечението на пациенти с леко заболяване е използването на кератолични омекотяващи кремове (напр. Комбинирани продукти с урея/салицилова киселина и амониев лактат). Използването на тези продукти е успешно най-вече при намаляване на грапавостта на кожните лезии. За пациенти, които реагират на омекотители, но желаят по-нататъшно лечение, има скорошни доказателства, че добавянето на звукова четка за грижа за кожата може да осигури допълнително подобрение [18]. Пациентите трябва да бъдат информирани, че прекомерната употреба на тези продукти всъщност може да влоши кератозата пиларис, като предизвика допълнителна сухота на кожата, която влошава лезиите. При пациенти с по-дифузна кератоза пиларис или за тези, които не се справят с омекотяваща терапия, е установено, че 0,05% тазаротен и 0,1% такролимус са ефективни. Всъщност скорошно проучване показа, че 80% от пациентите, лекувани с 0,1% такролимус, съобщават за поне 75% подобрение [19]. И накрая, при пациенти, които изпитват остър привкус на кератоза пиларис или тези, които желаят облекчаване на зачервяването, свързано със заболяването, за специален повод, е оправдана временната употреба на крем триамцинолон.
Hidradenitis suppurativa
Hidradenitis suppurativa е често срещано, но недостатъчно диагностицирано дерматологично състояние, характеризиращо се с повтарящи се болезнени, неприятни възли, открити предимно в областите на кожата, които съдържат апокринните потни жлези (Фигура 3). Въпреки че точната етиология на това заболяване е неизвестна, изследванията са установили аномалии на хипоталамопитуциарната ос при много пациенти, страдащи от това заболяване [20]. Тези лезии често са свързани със значително образуване на абсцес с възможност за образуване на синусов тракт и значителни белези. Най-често това състояние се проявява в слабините, аксилата, седалището и инфрамамарната област; обаче, лезии са установени в области, за които обикновено не се смята, че притежават апокринни потни жлези. Типичният пациент, засегнат от hidradenitis suppurativa, е пушач с наднормено тегло след пубертета със съотношение 3: 1 страдащи от жени: мъже [21].
Лечението на hidradenitis suppurativa зависи от клиничния стадий, с който се представя пациентът. За съжаление, дори и при най-добрите планове за лечение, резултатите от лечението често са неоптимални. Има много малко проучвания, оценяващи много от наличните начини на лечение; съществуват обаче експертни становища, подкрепящи редица възможности. За пациенти със стадий 1 заболяване, лечението с локален клиндамицин е разумна първа стъпка. Важно е да се посъветва пациентите, подложени на локално лечение, че разрешаването на възлите може да отнеме повече от 3 месеца [26]. При пациенти с особено болезнени лезии или с остри пристъпи, интралезионни инжекции на триамцинолон, както и орални стероидни изблици са били използвани с докладван успех. Някои автори се застъпват за използването на ограничена хирургична ексцизия на този етап, въпреки високата честота на повторение, която се появява въпреки хирургичното лечение [26].
Acne keloidalis nuchae
Хирзутизъм
Лечението на хирзутизма включва многостранен подход и търпение. Междувременно между началото на лечението и когато се очакват резултати, пациентите могат да бъдат насърчавани да се подлагат на физическа епилация чрез бръснене и кола маска, за да осигурят незабавно подобряване на образа на тялото. При пациенти с хирзутизъм, вторичен за затлъстяването, трябва да се насърчава загуба на тегло и да се използват сенсибилизиращи инсулина агенти като метформин и тиазолидиони; обаче има противоречиви доказателства за това дали инсулиновите сенсибилизатори създават значително подобрение на хирзутизма [25].
Хипотиреоидизъм
Промените в телесното тегло и състав често съпътстват заболяванията на щитовидната жлеза, като централното затлъстяване, повишаване на теглото, намалена термогенеза и намалена скорост на метаболизма най-често се свързват с хипотиреоидизъм. В допълнение към тези промени, промените на кожата, косата и ноктите също са свързани с хипотиреоидизъм. Често се наблюдават удебеляване и сухота на кожата, намален скалп, вежди и косми по тялото, както и тънки, чупливи нокти. Докато диагнозата на хипотиреоидизъм често може да бъде направена въз основа на дерматологични признаци и симптоми, нивата на свободен Т3, Т4 и тиреоид стимулиращ хормон трябва да се измерват не само за потвърждаване на диагнозата, но и за осигуряване на изходно ниво за лечение.
Заключение
Тази статия подчертава степента на ефекта на затлъстяването върху кожата. Не само механичната сила, създадена от допълнителното тегло на затлъстелия пациент, причинява множество състояния, но ендокринологичните аномалии, свързани със затлъстяването, могат да причинят редица други кожни заболявания. Ефектът на затлъстяването върху кожата е толкова значителен, че много от гореспоменатите състояния могат да възникнат при пациенти без други идентифицируеми рискови фактори. Само този факт трябва да накара клиницистите да разглеждат оценката на индекса на телесна маса (ИТМ) като ключов компонент на всеки дерматологичен преглед.
Препратки
Цитат: Reid A Waldman и Anne H Kettler. Дерматологични прояви на затлъстяване - Част 2 Ендокринни аномалии. Дерматолог на Остин Дж. 2016 г .; 3 (3): 1053. ISSN: 2381-9197
- Ендокринни разрушители в обикновените пластмаси, свързани с риска от затлъстяване - ScienceDaily
- Ендокринното общество издава научна декларация за причините за затлъстяването Ендокринното общество
- Ендокринни разрушители и затлъстяване; Obesogens Endocrinología y Nutrición (английско издание)
- Ендокринни разрушители, водещи до затлъстяване и свързани заболявания
- Ендокринни аспекти на затлъстяването - ScienceDirect