Дейвид Г. Дарси
Отделение по хирургия, Медицински център Монтефиоре, Ню Йорк, Ню Йорк 10467, САЩ
Али Х. Чарафедин
Отделение по хирургия, Медицински център Монтефиоре, Ню Йорк, Ню Йорк 10467, САЩ
Джени Чой
Отделение по хирургия, Медицински център Монтефиоре, Ню Йорк, Ню Йорк 10467, САЩ
Диего Камачо
Отделение по хирургия, Медицински център Монтефиоре, Ню Йорк, Ню Йорк 10467, САЩ
Резюме
Гастректомия на ръкава и стомашна байпас хирургия са популярни и ефективни варианти за операция за отслабване. Портомезентериалната венозна тромбоза (PMVT) е документирано, но рядко усложнение на бариатричната хирургия. Правилната хирургична техника, внимателната следоперативна профилактика и ранната мобилизация са от съществено значение за предотвратяване на това събитие. Диагнозата на ПМВТ в следоперативния период изисква висок индекс на подозрение и ранно насочена намеса, за да се предотврати евентуален фатален изход. Представяме случай на ПМВТ, усложнен от исхемия на тънките черва, водеща до гангрена, която налага резекция.
1. Въведение
Наскоро гастректомията на ръкавите се превърна в много популярна операция за отслабване [1], а тромбозата на портомезентериалната вена (PMVT) е рядко, но документирано усложнение след тази операция [2]. Диагнозата може да бъде предизвикателна и ранната намеса е ключова при лечението на тези пациенти. Случаят, за който съобщаваме, е PMVT, усложнен от гангрена на тънките черва, която наложи резекция и първична анастомоза. По-нататъшната обработка за хиперкоагулируемо състояние е отрицателна; висок индекс на подозрение за венозна тромбоза при хирургичния бариатричен пациент трябва да се поддържа по всяко време, включително няколко седмици след операцията.
2. Представяне на казус
Нашият пациент е 55-годишна жена с индекс на телесна маса (ИТМ) 41,1, с множество медицински проблеми, включително коронарна артериална болест, захарен диабет, хипертония и хиперлипидемия. Тя се провали при нехирургични опити за отслабване с диета и упражнения и избра да се подложи на лапароскопска гастректомия на ръкава (LSG).
Пациентът се поставя на операционната маса в легнало положение с устройства за последователно компресиране (SCD) на двата долни крайника. Подкожният хепарин се дава предоперативно, както и 2 грама цефокситин тридесет минути преди времето на разреза. Хирургът стои от дясната страна на пациента, а асистентът отляво. Коремът се инсуфлира с CO2, за да се постигне пневмоперитонеум при 15 mm Hg. Устройство LigaSure (Covidien, Дъблин, Ирландия) се използва за дисекция на по-голямата кривина на стомаха, започвайки на 5 см от пилора. Въведен бе бужи 34F и поставен по протежение на по-малката кривина. Стомашната резекция се извършва с апарати Tri-Staple (Covidien, Dublin, Ireland), използващи черни и лилави товари, насочени към ъгъла на His. Резецираният стомах най-накрая се екстрахира чрез удължаване на 12-милиметров разрез на троакар в надгръдната средна линия с 2-3 cm. Оперативното време беше 53 минути.
В следоперативния период пациентът остава на подкожен хепарин като химическа профилактика срещу дълбока венозна тромбоза и нейният SCD е включен през целия болничен престой. Тя понася ясна течна диета през първия си следоперативен ден и амбулира с минимална болка. Тя беше изпратена вкъщи в следоперативния ден (POD) №2. Тя беше видяна в клиниката седмица след изписването и се справяше добре, без болка и толерираше диетата си.
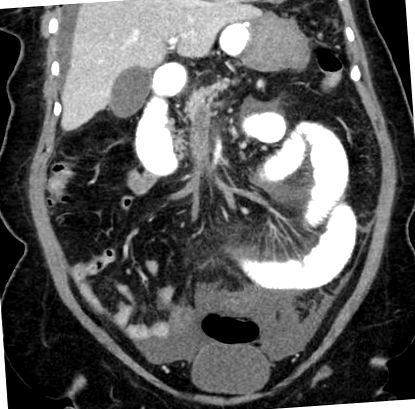
На POD # 14 пациентът се представи на ЕД с остра болка в корема, гадене и повръщане (некръвно, небилиално). Нейните жизнени показатели бяха в нормални граници, а физическият преглед беше от значение за мекия корем, който беше необезпокояван, с нежност в горния десен квадрант. Ехография на корема показва удебелени цикли на тънките черва. Нейните лаборатории са били значими за левкоцитоза и ацидоза и пулсът й се е увеличил, докато е била в спешното отделение. Взето е решение за получаване на КТ на корема и таза с PO и IV контраст за по-нататъшна оценка. CT показа обширна тромбоза на превъзходната мезентериална вена (Фигура 1), неклузивни тромби в далачната вена, дясната обща илиачна вена и нейните външни и вътрешни илиачни клонове. Освен това имаше опасения за исхемия/некроза на дълъг сегмент на тънките черва (Фигура 2).
Коронален изглед с PO и IV контраст, показващ голяма портална венозна тромбоза и разширени контури на тънките черва в левия долен квадрант.
Коронален изглед с PO и IV контраст, показващ разширени контури на тънките черва с удебеляване на стените и пневматоза, обозначаваща исхемия.
Капенето на хепарин е започнало незабавно за лечение на ПМВТ и пациентът е дал съгласието си за нова експлораторна лапаротомия. При експлораторна лапаротомия беше открито и резецирано гангренозно черво в средата на йеюнума (43 cm) и бе постигната непрекъснатостта на червата с първична телбодирана анастомоза. Линията на основната гастректомия е изследвана и е непокътната.
Пациентът понася добре операцията; обаче тя отиде в дихателна недостатъчност, изискваща интубация на POD # 2. Въпреки че е била на капково хепарин на терапевтично ниво, тя е развила двустранни белодробни артериални емболии. Тя се подобри клинично и IVC филтър беше поставен на POD # 5; тя е екстубирана на POD # 6, започнала е с бариатричната диета на POD # 8 и варфарин на POD # 9 и в крайна сметка е била изписана у дома в добро състояние на варфарин. Нейният фактор V Leiden и тестовете за тромбофилия се оказаха отрицателни. Пациентът се завърна в клиниката 1 седмица след изписването; тя се справяше добре, понасяйки бариатрична диета без болка. Виждана е в хематологична клиника на 1, 3 и 6 месеца след реадмисията, като се справя добре с варфарин. Хематологията предполага, че тя остава на антикоагулант през целия си живот при персистираща портална тромбоза.
3. Дискусия
Честотата на PMVT след LSG се отчита на 1% [3], а след стомашния байпас на Roux-en-Y, честотата е дори по-ниска [4]. Етиологията на PMVT след LSG все още не е ясна. Класическата триада на Вирхов обяснява, че ендотелните увреждания, застой на венозна кръв и хиперкоагулируемо състояние са причините за образуването на тромб. Предполага се, че индуцирането на пневмоперитонеума е свързано с намалена спланхнична циркулация, допринасяща за образуването на съсирек; тази операция обаче не изисква по-високо налягане от другите [5]. Болестното затлъстяване и пациентите с метаболитен синдром са изложени на повишен риск от образуване на съсиреци, а пациентите със затлъстяване със затлъстяване имат основно възпалително състояние, което допълнително допринася за образуването на кръвни съсиреци [6, 7]. Нашата практика е да изпращаме пациенти с ИТМ> 60 вкъщи на профилактичен еноксапарин за две седмици и те се наблюдават в клиниката по това време.
Въпреки че поставянето на IVC филтър е било обмислено рано, пациентът е бил управляван с хепарин капково след нейната резекция на червата и PMVT, като се има предвид, че самите филтри са тромбогенни. Дълбоката венозна тромбоза сама по себе си не е индикация за поставяне на IVC филтър, когато може да се използва терапевтично капково хепарин. Развитието на двустранна белодробна емболия при лечение с терапевтичен хепарин предизвика поставянето на IVC филтър.
Пациентите с ПМВТ след операция имат голямо разнообразие от симптоми [8]. Нашата пациентка имаше болезненост в десния горен квадрант и симптоми, които биха могли да бъдат объркани с остър холецистит, но цялостната й клинична картина беше по-съобразена с исхемията на червата. Както в нашия случай, PMVT може да доведе до катастрофални резултати, включително некротично черво, септичен шок и смърт. Въпреки че артериалната недостатъчност е по-честа причина за исхемия на червата, гангрената, развила се при този пациент, се дължи на нарушен венозен отток. Следователно ранната диагностика и интервенция (антикоагулация и бързо оперативно изследване, ако е необходимо) са от решаващо значение за спасяването на тази подгрупа от пациенти със силно болезнено и вероятно фатално усложнение.
Конфликт на интереси
Авторите декларират, че няма конфликт на интереси по отношение на публикуването на тази статия.
- Тромбоза на порталните вени - съветник по терапия на рака
- Периферни прояви на нервни, артериални и венозни нарушения - Hanna Saadah - Almualif Publishing
- Лечение на ноктурия - пикочен мехур; Общност на червата
- Исхемия на мезентериалната артерия MedlinePlus Medical Encyclopedia
- Мехетерична артериална исхемия Информация планина Синай - Ню Йорк