Grégory Verhoest
Катедра по урология, Университетска болница в Рен, Франция.
Арно Делро
Катедра по урология, Университетска болница в Рен, Франция.
Ромен Матийо
Катедра по урология, Университетска болница в Рен, Франция.
Жан-Жак Патар
Катедра по урология, Университетска болница в Рен, Франция.
Сесил Виньо
Катедра по нефрология.
Натали Рио-Леклерк
Отделение по патология.
Карим Бенсалах
Катедра по урология, Университетска болница в Рен, Франция.
Резюме
Обективен:
Това проучване се фокусира върху лапароскопската нефректомия за автозомно доминиращо поликистозно бъбречно заболяване (ADPKD).
Материали и методи:
Прегледахме ретроспективно 21 последователни пациенти, които преди това са били подложени на лапароскопия между 2007 и 2010 г. Данните са сравнени с тези, получени от 19 последователни пациенти, които са имали отворена операция между 2004 и 2007 г. Клинични параметри, оперативни данни, периоперативна смъртност, следоперативни усложнения и продължителност на престоя в болница са сравнени, като се използват съответно χ 2 и тестове на Student за качествени и количествени променливи.
Резултати:
Нефректомия обикновено се извършва, за да се създаде пространство за бъбречна трансплантация (съответно 81% и 79%). Времето за работа беше по-дълго при лапароскопския подход (180 минути срещу 128 минути, P = .001). Загубата на кръв е сравнима при 2-те групи (154 срещу 222 ml, P = .359), но 3 пациенти са преливани в отворената хирургична група в сравнение с 1 пациент в лапароскопската група. Не е необходимо преобразуване. Наблюдава се тенденция в лапароскопската група по отношение на по-ниската консумация на аналгетици в следоперативния период (P = .06). Забавяне на възстановяването на транзита (2.1 d срещу 4.1 d, P Ключови думи: Бъбрек, бъбречна недостатъчност, поликистоза на бъбреците, лапароскопия
ВЪВЕДЕНИЕ
Автозомно доминиращо поликистозно бъбречно заболяване (ADPKD) е често срещано наследствено заболяване, с разпространение 1/1000. Прогресиращо бъбречно заболяване се среща при 45% от пациентите до 60-годишна възраст, а 10% от пациентите с бъбречна трансплантация са лица, засегнати от ADPKD. 1 ADPKD произхожда от мутация в гена ADPKD-1 или ADPKD-2, променяйки синтеза на полицистин-1 и 2, съответно. Загубата на функция на тези протеини причинява клиничния синдром, характеризиращ се с прогресивно компресиране и разрушаване на бъбречния паренхим от множество уголемяващи се кисти. 2
Масивните увеличени поликистозни бъбреци могат да станат симптоматични и да изискват нефректомия. Освен това може да се наложи операция и преди бъбречна трансплантация, когато поликистозните бъбреци са твърде големи, за да имплантират безопасно бъбречна трансплантация в илиачната ямка. Поради обема на бъбреците ADPKD традиционно се използва подходът на отворена хирургия. Въпреки това, поради предимствата на лапароскопската нефректомия по отношение на намален престой в болница, следоперативна болка и скорост на възстановяване, лапароскопия за бъбреци ADPKD е съобщена от някои центрове. Въпреки своите предимства, тази техника все още е необичайна. 3–10
Целта на това проучване е да се опише техника на лапароскопска ADPKD нефректомия и да се сравнят нейните хирургични резултати с тези от отворения подход.
МАТЕРИАЛИ И МЕТОДИ
Демография на пациентите
Между декември 2007 г. и февруари 2010 г. 21 последователни неселектирани пациенти с поликистозни бъбреци са подложени на лапароскопска нефректомия. Никой от пациентите не е претърпял отворена операция през този период от време. Всички операции са извършени от един и същ хирург (KB). Тези пациенти са сравнени с група от 19 пациенти, които са получили последователно отворена операция между януари 2004 г. и декември 2007 г., от един хирург (JJP). Бяха анализирани следните променливи: възраст, пол, резултат от ASA, индекс на телесна маса (ИТМ), максимален размер на бъбреците при КТ, индикация, оперативно време, загуба на кръв, кумулативна доза морфин сулфат, време за транзитно възстановяване, болница престой, кръвопреливане, следоперативни усложнения и забавяне между нефректомия и бъбречна трансплантация. Усложненията са класифицирани според модифицираната класификация на Clavien. 11.
Хирургична техника
Всеки пациент е получил CT сканиране предоперативно за оценка на обема на бъбреците и изключване на потенциални бъбречни тумори. Пациентите бяха поставени на диета с ниско съдържание на остатъци 3 дни преди операцията. Систематично се поставя уретрален катетър. Не е прилагана антибиотична профилактика.
Лапароскопска техника
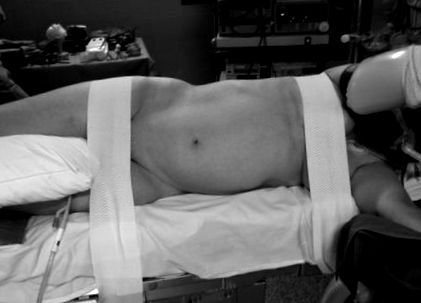
Инсталиране на пациента на оперативната маса за дясна нефректомия.
Положение на различните портове за дясна нефректомия и коремен разрез.
Отворена техника
Във всички случаи се използва трансперитонеална техника. Извършен е субкостален разрез от средната линия до хълбока. След отразяване на дебелото черво, бъбречната педикула се дисектира и разрязва. Бъбрекът беше мобилизиран в обикновен план за нефректомия и отстранен, като се спести надбъбречната жлеза.
Анализ на данни
Качествените и количествените променливи са сравнени, като се използват съответно χ 2 и Student t тестове. Всички анализи са проведени със статистическия пакет за социалните науки версия 17.0 (SPSS Inc, Чикаго, IL, САЩ), а значимостта на P стойност е определена на 0,05.
РЕЗУЛТАТИ
маса 1.
Общи характеристики на изследваното население
| Пол: | .218 | ||
| Жени | 13 | 9 | |
| Мъже | 8 | 10 | |
| Средна възраст (години) | 53 [41–71] | 53 [40–71] | - |
| Среден ИТМ | 25 [16–34] | 23 [18–27] | .120 |
| Среден най-голям размер на бъбреците при CT сканиране (cm) | 23,5 [17–30] | 26,8 [15–48] | .13 |
| ASA резултат | .342 | ||
| 2 | 3 | 1 | |
| 3 | 18. | 18. | |
| Диализа | 16. | 16. | .787 |
| Предварителна трансплантация | 2 | 3 | - |
| Артерио-венозна диализна фистула (AVF) | 18. | 17 | .72 |
| Хирургическа индикация: | |||
| Преди трансплантация | 17 | 15 | |
| Симптоматичен пациент | 4 | 3 | |
| Болка в хълбока | 4 | 1 | |
| Интрацистичен кръвоизлив | 1 | 0 | |
| Чревни разстройства | 3 | 0 | |
| Литиаза на пикочните пътища | 0 | 2 |
Таблица 2.
Оперативни и периоперативни параметри
| Средно оперативно време (мин) | 180 [90–310] | 128 [100–170] | .001 |
| Очаквана загуба на кръв (ml) | 154 [0–700] | 222 [10–500] | .359 |
| Средна кумулативна доза от употребата на морфин сулфат (mg) | 17 [0–56] | 27 [0–60] | .068 |
| Среден болничен престой (дни) | 5.2 [3–11] | 8,28 [5–24] | .002 |
| Забавяне между нефректомия и бъбречна трансплантация (месеци) | 3.1 | 12 | |
| Средно време за възстановяване при транзит (дни) | 2.1 [1–3] | 4.1 [2–10] | 11. |
| 7 (33,3%) | 13 (68,4%) | ||
| Кръвопреливане | 1 | 3 | |
| Травма на червата | 1 | 0 | |
| Травма на надбъбречната жлеза | 0 | 1 | |
| AVF тромбоза | 2 | 3 | |
| Ретроперитонеален хематом | 1 | 0 | |
| .12 | |||
| Инфекция на пикочните пътища | 1 | 1 | |
| Диария | 1 | 0 | |
| Продължителен илеус | 0 | 1 | |
| Храносмилателен кръвоизлив | 0 | 1 | |
| Исхемичен мозъчно-съдов инцидент | 0 | 1 | |
| Дехисценция на рани | 0 | 2 | |
| Клавиен 1–2 | 5/21 (23,8%) | 6/19 (31,6%) | .6 |
| Клавиен 3–4 | 2/21 (9,5%) | 7/19 (37%) | .04 |
ДИСКУСИЯ
ЗАКЛЮЧЕНИЕ
Настоящото проучване показва, че лапароскопската нефректомия за ADPKD е безопасна и технически осъществима. Заболеваемостта е значително намалена в сравнение с отворения подход и може да намали времето за изчакване за бъбречна трансплантация.
Информация за сътрудника
Грегори Верхоест, отделение по урология, Университетска болница в Рен, Франция.
Arnaud Delreux, отделение по урология, Университетска болница в Рен, Франция.
Ромен Матийо, отделение по урология, Университетска болница в Рен, Франция.
Жан-Жак Патар, отделение по урология, Университетска болница в Рен, Франция.
Сесил Виньо, Катедра по нефрология.
Натали Рио-Леклерк, Катедра по патология.
Карим Бенсалах, отделение по урология, Университетска болница в Рен, Франция.
- Симптоми на бъбречно заболяване - Център за обучение на пациенти с диализа
- Какво трябва да знаете за хроничната бъбречна болест CDC
- Преглед на разтвора за бъбречни заболявания - всичко, което трябва да знаете
- Жени; s Здравни рискове и хронична бъбречна болест - DaVita
- Предупредителни признаци и симптоми на бъбречна болест Fresenius Бъбречни грижи