Андерс Торел
1 Катедра по клинични науки, болница Danderyd, Стокхолм, Швеция
2 Отделение по хирургия, болница Ersta, Стокхолм, Швеция
Ева Хагстрьом-Тофт
3 Медицински отдел, Каролинска университетска болница, Стокхолм, Швеция
4 Отделение по вътрешни болести, болница Ersta, Стокхолм, Швеция
Резюме
Увеличава се броят на пациентите, подложени на бариатрична хирургия за болестно затлъстяване. Диабет тип 2 е често срещан сред пациентите, подложени на бариатрична хирургия. Ефектът от бариатричната хирургия върху гликемията е силен при пациенти с диабет и може да варира при различните бариатрични хирургични процедури. Следователно, почти неизменно е необходимо да се коригират дозите на антидиабетното лекарство в следоперативния период, за да се предотврати хипогликемия.
Нещо повече, предоперативно в много центрове се прилагат много нискокалорични диетични протоколи за улесняване на операцията чрез намаляване на обема на черния дроб. Тъй като ниският калориен прием ще увеличи чувствителността към инсулин, има нужда и от корекции на дозата на лекарствата за понижаване на глюкозата и през този период. Указанията за корекции на антидиабетното лечение преди и след бариатрична хирургия са оскъдни. В тази статия е представен преглед на различните бариатрични хирургични процедури, както и тяхното въздействие върху диабета. Предлагат се препоръки за периоперативното антидиабетно лечение.
Въведение
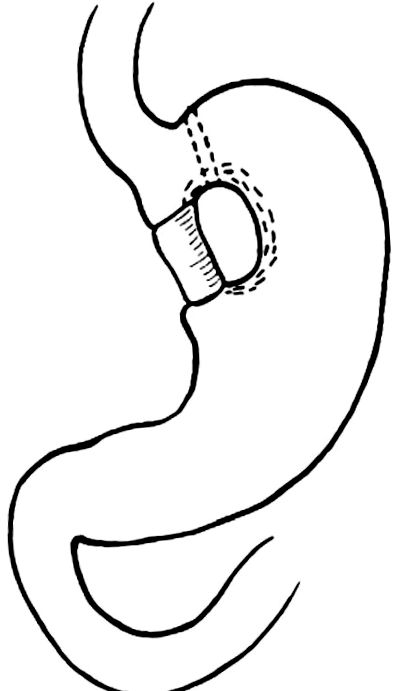
Бариатрични хирургични процедури
Гастропластика с вертикална лента. Адаптиран с разрешение от e-SPEN. 8
Регулируема стомашна лента. Адаптиран с разрешение от e-SPEN. 8
Гастректомия на ръкава. Адаптиран с разрешение от e-SPEN. 8
Отклонение на билиопанкреаса. Адаптиран с разрешение от e-SPEN. 22.
Билиопанкреатична диверсия с дуоденален превключвател. Адаптиран с разрешение от e-SPEN. 22.
Roux-en-Y стомашен байпас. Адаптиран с разрешение от e-SPEN. 2
Механизми за намаляване на теглото и подобряване на диабета чрез бариатрична хирургия
Въпреки че традиционният начин за описване на ефектите от различните процедури като рестриктивни, малабсорбиращи или комбинирани предлага известно обяснение на механизмите, чрез които различните бариатрични хирургични процедури предизвикват загуба на тегло, както и подобряване на диабета, последните данни сочат, че това може да е опростяване. За чисто рестриктивни процедури намаленият капацитет на прием на хранителни вещества може да бъде най-важен, въпреки че се смята, че хормоналната регулация на апетита чрез промени в лептина, както и концентрациите на грелин играят роля. 11 При чисто малабсорбционни процедури, по-специално BPD, подчертаното намаляване на абсорбиращата повърхност на червата може да се приеме, че е основният механизъм за поне загуба на тегло, 12 но при BPD-DS комбинацията с гастректомия на ръкавите предполага, че хормоналната регулация също като ограничителен компонент също допринасят.
За стомашния байпас механизмите изглеждат дори по-сложни, тъй като нито ограничаването на приема на хранителни вещества чрез гастроентероанастомозата, нито малабсорбцията поради относително късата разединена част на тънките черва не предлагат единствено обяснение. Анастомозата обикновено е достатъчно широка, за да позволи преминаването на излишни количества хранителни вещества и е добре известно, че байпасът на 120 cm от червата лесно се компенсира чрез адаптация във времето. Предложените механизми зад ефектите на RYGB за намаляване на теглото включват промени в хранителните навици с по-малки и по-чести хранения с предпочитание към зеленчуци, плодове и месо, за разлика от хранителните вещества с високо съдържание на мазнини и захар. 13 Също така, в експериментални модели е доказано, че енергийните разходи са по-добре запазени след стомашен байпас в сравнение със загуба на тегло след диета с подобна степен. 14.
Що се отнася до антидиабетните ефекти на RYGB, ситуацията е още по-слабо дефинирана. Теоретично подобрението на диабета може да се обясни с намаляване на калорийния прием, намалено количество мастна тъкан, промени в секрецията на стомашно-чревни хормони или комбинация от трите. 9 Интересното е, че подобренията в гликемичния контрол или дори разрешаването на диабета често се постигат рано, дори преди да е налице значителна загуба на тегло. Това предполага, че значително намаляване на масата на мастната тъкан не е задължително за подобрен гликемичен контрол. Ограничението до много нискокалорична диета [(VLCD), 600–800 kcal/ден] подобрява функцията на бета-клетките и чувствителността към инсулин само за 1 седмица и по този начин може да допринесе за ефектите, наблюдавани рано след RYGB. Освен това изглежда, че важна роля играе и променената анатомия с байпас на дванадесетопръстника и проксималното тънко черво (теория на предните черва) и/или доставянето на хранителни вещества в по-дисталните части на тънките черва с увеличаване на освобождаването на GLP- 1 и пептид YY теория на задните черва). 16 Последното е доказано, че е свързано с по-ранна ситост, намален прием на калории, както и повишено освобождаване на инсулин от бета-клетките на панкреаса. 16.
Предоперативна диета с много ниско съдържание на калории
За да се получи достъп до стомаха по време на бариатрична хирургия, левият лоб на черния дроб трябва да бъде изместен от ретрактори. Пациентите с болезнено затлъстяване неизменно страдат от определена степен на хепатостеатоза или дори неалкохолен стеатохепатит 17 с увеличен обем на черния дроб, което технически може да усложни хирургичната процедура. Следователно, в много, ако не и в повечето бариатрични хирургични центрове, се препоръчва предоперативен период на VLCD за 2-3 седмици с цел намаляване на обема на черния дроб. Доказано е, че тази рутина е свързана с приблизително 15% намаляване на обема на черния дроб, 18 което намалява както възприеманата от хирурга сложност с процедурата, така и следоперативни усложнения. 19 Въпреки че не е потвърдено в контролирани проучвания, се предполага, че употребата на предоперативна VLCD е свързана и с подобрено следоперативно намаляване на теглото. 20 Тъй като е известно, че ограничаването на калориите повишава инсулиновата чувствителност, е важно да се признае рискът от хипогликемия при пациенти на лекарства за понижаване на глюкозата, когато се предписва предоперативна VLCD и да се коригират съответно лекарствата, когато е необходимо.
Периоперативно антидиабетно лечение
Както беше посочено по-рано, очевидна е необходимостта от внимателно проследяване на контрола на глюкозата и корекции на съпътстващата терапия за понижаване на глюкозата при пациенти с диабет както преди, така и след бариатрична хирургия. При пациенти на инсулин или инсулинови секретагоги (сулфанилурейни продукти и меглитиниди), комбинираните рестриктивни и малабсорбтивни хирургични техники, като RYGB, ще предизвикат бързи промени в инсулиновата чувствителност и риск от хипогликемия. Освен това при пациенти, предписани предоперативен период на VLCD, най-вероятно ще трябва да се намалят всички лекарства за понижаване на глюкозата. Настоящите насоки не предлагат подробни препоръки за корекции на лекарства срещу диабет преди или след бариатрична хирургия, а доказателствената база е оскъдна. 21 Докато не са налични резултати от проучвания, според нашия опит следните препоръки са приложими при повечето пациенти. Трябва да се отбележи, че препоръките се основават единствено на нашия клиничен опит, а не на резултатите от каквито и да е проучвания (вж. Резюме на препоръките за адаптиране на антидиабетните медикаменти преди и след бариатрична хирургия).
Ако е възможно, предоперативният гликемичен контрол трябва да бъде оптимизиран чрез диета, физическа активност и антидиабетни лекарства, въпреки че ефектът от тези усилия не е добре проучен при тази група пациенти. В ретроспективен анализ на пациенти с T2DM, подложени на бариатрична хирургия, е показано, че предоперативният хемоглобин A1c (HbA1c)> 6,5% е свързан с по-лош следоперативен гликемичен контрол и по-малка загуба на тегло в сравнение с група с по-нисък HbA1c. Всички пациенти на инсулин или секретор на инсулин трябва да са запознати със самоконтрола на кръвната глюкоза и как да коригират лекарствата, когато е необходимо. Също така от голямо значение е и достъпът до консултация със здравен специалист (диабетна сестра, общ лекар или диабетолог).
Въпреки че са много по-редки в сравнение с T2DM, пациентите с диабет тип 1 и болестно затлъстяване може също да се нуждаят от бариатрична хирургия. При диабет тип 1 има непрекъсната нужда от инсулин за оцеляване и ако това не бъде признато от хирурга или хирургичния персонал, отнемането може да предизвика кетоацидоза за по-малко от 24 часа. Тези пациенти трябва да бъдат наблюдавани внимателно и диабетологът трябва да бъде консултиран либерално. Докато свързаният с хранене инсулин (бързодействащ) често може да бъде значително намален, базалният инсулин (дългодействащи аналози или NPH инсулин) трябва да се намалява с голямо внимание.
Резюме на препоръките за адаптиране на антидиабетните медикаменти преди и след бариатрична хирургия
Общ
При пациенти на инсулин или инсулинови секретагоги е важно доброто познаване на домашния мониторинг на глюкозата за насочване на корекциите на терапията
Консултацията със здравен специалист трябва да бъде лесно достъпна
Пациентите трябва да разпознават симптомите и да знаят как да лекуват хипогликемия
- Защо диабетът преминава в дни на ремисия след бариатрична хирургия - SmartShape
- Тихуана, Британска Колумбия Диета за възстановяване на бариатричната хирургия Фази четвърта и пета
- За да се борят с тийнейджърското затлъстяване, лекарите в Тампа Бей се насочват към бариатрична хирургия
- Коя е най-младата възраст за бариатрична хирургия Отслабване и уелнес център
- Метаболизъм на витамин D и загуба на кост след бариатрична хирургия Insight Medical Publishing