, Д-р, Университетски медицински център Вандербилт
- 3D модели (0)
- Аудио (0)
- Калкулатори (0)
- Изображения (4)
- Лабораторен тест (0)
- Странични ленти (1)
- Маси (2)
- Видеоклипове (0)
Обикновено 10 до 20 ml плеврална течност, подобна по състав на плазмата, но с по-ниско съдържание на протеин (1,5 g/dL [
Етиология
Плевралните изливи обикновено се категоризират като
Категоризирането на изливите се основава на лабораторни характеристики на течността (вж. Таблица Критерии за идентифициране на ексудативен плеврален излив). Независимо дали е едностранно или двустранно, транссудатът обикновено може да бъде лекуван без задълбочена оценка, докато причината за ексудат изисква изследване. Има многобройни причини (вж. Таблицата Причини за плеврален излив).
Трансудативни изливи са причинени от някаква комбинация от повишено хидростатично налягане и намалено онкотично налягане в плазмата. Сърдечната недостатъчност е най-честата причина, последвана от цироза с асцит и от хипоалбуминемия, обикновено поради нефротичния синдром.
Ексудативни изливи са причинени от локални процеси, водещи до повишена пропускливост на капилярите, водещи до отделяне на течност, протеин, клетки и други серумни съставки. Причините са многобройни; най-честите са пневмония, рак, белодробна емболия, вирусна инфекция и туберкулоза.
Синдромът на жълтите нокти е рядко заболяване, причиняващо хроничен ексудативен плеврален излив, лимфедем и дистрофични жълти нокти - всичко това се смята за резултат от нарушен лимфен дренаж.
Критерии за идентифициране на ексудативен плеврален излив
Критерии за светлина (≥ 1 от следните 3):
≥ 2/3 ULN за серумен LDH
Плеврална течност: съотношение на общия протеин в серума
Плеврална течност: серумно LDH съотношение
Течен общ протеин
≥ 60 mg/dL (1,55 mmol/L)
≥ 43 mg/dL (1,11 mmol/L)
Плеврална течност: съотношение на серумен холестерол
Серумен протеин - протеин от плеврална течност †
* Корекция за увеличаване на LDH поради лизис на червените кръвни клетки = измерен LDH - 0,0012 × брой на червените кръвни клетки/mcL.
† Предпочитан тест за пациенти, на които са предписани диуретици след развитие на излив, ако са изпълнени ексудативните критерии на Light, но нито едно от биохимичните измервания не е> 15% над граничните нива за критериите на Light.
LDH = лактат дехидрогеназа; ГМН = горна граница на нормата.
Данни, модифицирани от Light RW: Плеврален излив. New England Journal of Medicine 346: 1971–1977, 2002.
Хилозен излив (хилоторакс) е млечнобял излив с високо съдържание на триглицериди, причинен от травматично или неопластично (най-често лимфоматозно) увреждане на гръдния канал. Хилозен излив се появява и при синдрома на горната куха вена.
Хилиформни (холестеролни или псевдохилозни) изливи приличат на хилозни изливи, но са с ниско съдържание на триглицериди и високо съдържание на холестерол. Смята се, че хлиформените изливи се дължат на освобождаване на холестерол от лизирани еритроцити и неутрофили при дългогодишни изливи, когато абсорбцията е блокирана от удебелената плевра.
Хемоторакс е кървава течност (хематокрит на плевралната течност> 50% периферен хематокрит) в плевралното пространство поради травма или, рядко, в резултат на коагулопатия или след разкъсване на основен кръвоносен съд, като аортата или белодробната артерия.
Емпиема е гной в плевралното пространство. Може да възникне като усложнение на пневмония, торакотомия, абсцеси (белодробни, чернодробни или поддиафрагмални) или проникваща травма с вторична инфекция. Empyema needitatis е удължаване на емпиема в меките тъкани, водещо до инфекция на гръдната стена и външен дренаж.
Капан в белия дроб е бял дроб, обхванат от влакнеста кора, причинена от емпием или тумор. Тъй като белият дроб не може да се разшири, плевралното налягане става по-отрицателно от нормалното, увеличавайки трансудацията на течност от париеталните плеврални капиляри. Течността характерно е границата между транссудат и ексудат; т.е. биохимичните стойности са в рамките на 15% от граничните нива за критериите на Light (вижте таблица Критерии за идентифициране на ексудативен плеврален излив).
Ятрогенни изливи може да бъде причинено от миграция или неправилно поставяне на захранваща тръба в трахеята или перфорация на горната куха вена от централен венозен катетър, което води до инфузия на захранване със сонда или IV разтвор в плевралното пространство.
Причини за плеврален излив *
Двустранни изливи в 81%; дясно в 12%; ляво в 7%
При левокамерна недостатъчност има повишена интерстициална течност, която пресича висцералната плевра и навлиза в плевралното пространство
Цироза с асцит (чернодробен хидроторакс)
Дясните изливи в 70%; ляво в 15%; двустранно в 15%
Миграция на асцитна течност към плевралното пространство чрез диафрагмални дефекти
Излив, наличен при около 5% от пациентите с клинично очевиден асцит
Двустранни изливи в> 90%
Намалено вътресъдово онкотично налягане, причиняващо трансудация в плевралното пространство
Свързан с оток или анасарка на друго място
Обикновено двустранни изливи; често субпулмонично
Намалено вътресъдово онкотично налягане плюс хиперволемия, причиняваща трансудация в плевралното пространство
Ретроперитонеална дисекция на урина в плевралното пространство, причиняваща уриноторакс
Повишаване на десностранно IV хидростатично налягане
При някои пациенти, придружени от масивна анасарка и асцит поради механизъм, подобен на този за чернодробния хидроторакс
Повишава отрицателното вътреплеврално налягане
Механизъм, подобен на този за чернодробния хидроторакс
Плеврална течност с характеристики, подобни на диализата
Обшивка с влакнеста кора, увеличаваща отрицателното вътреплеврално налягане
Може да бъде ексудативен или граничен ексудат
Синдром на системно изтичане на капиляри
Придружен от анасарка и перикарден излив
Излив в около 5%
Обикновено транссудат, ако има и перикарден излив, поради повишено хидростатично налягане; или транссудат, или ексудат, ако е изолиран плеврален излив
Може да бъде неусложнено или локално и/или гнойно (емпием)
Торацентеза, необходима за диференциране
Най-често рак на белия дроб, рак на гърдата или лимфом, но е възможно с всеки тумор, метастатичен в плеврата
Обикновено причинява тъпа, болезнена болка в гърдите
Излив, наличен в около 30%:
Почти винаги ексудативен; кървави при 25% от хемиторакса, изпълнен с течност 30 дни следоперативно при 10% от пациентите
Кървави изливи, свързани със следоперативно кървене, което вероятно ще се разреши
Некървави изливи, които могат да се повторят; етиология неизвестна, но вероятно с имунологична основа
Изливът обикновено едностранен и ипсилатерален към паренхимни инфилтрати, ако има такъв
Излив поради реакция на свръхчувствителност към туберкулозен протеин
Култури на плеврална течност с положителен резултат при 50%, симптоми, вторични за излива: Най-често треска (50%), болка в гърдите (30%), кашлица (35%) и диспнея (20%)
Диагноза на изключване
Предизвиква симпатичен субпулмоничен излив
Неутрофили, преобладаващи в плевралната течност
рН и глюкоза нормални
Много възможни етиологични фактори: Пневмонии (парапневмонични), включително Pneumocystis jirovecii пневмония, други опортюнистични инфекции, туберкулоза и белодробен сарком на Капоши
Излив обикновено при възрастни мъже с ревматоидни възли и деформиращ артрит
Трябва да се разграничава от парапневмоничния излив (и двата се характеризират с ниско ниво на глюкоза, ниско рН и високо лактат дехидрогеназа)
Изливът е възможно първа проява на СЛЕ
Често срещано при лекарствено-индуциран СЛЕ
Диагноза, установена чрез серологични тестове на кръв, а не на плеврална течност
Много лекарства, най-вече бромокриптин, дантролен, нитрофурантоин, интерлевкин-2 (за лечение на рак на бъбречните клетки и меланом) и метисергид
Синдром на хиперстимулация на яйчниците
Синдром, възникващ като усложнение на индукцията на овулация с човешки хорионгонадотропин (hCG) и понякога кломифен
Излив, развиващ се 7-14 дни след инжектиране на hCG
Излив десен в 52%; двустранно в 27%
Остър: Излив, наличен в около 50%: Двустранен в 77%; ляво в 16%; дясно в 8%
Излив поради трансдиафрагмен трансфер на ексудативната възпалителна течност и възпаление на диафрагмата
Хронична: Излив поради синусов тракт от псевдокиста на панкреаса през диафрагмата в плевралното пространство
Преобладаващо гръдни симптоми, а не коремни симптоми
Пациенти с кахексия, наподобяваща рак
Синдром на горната куха вена
Излив обикновено причинен от блокиране на интраторакален венозен и лимфен поток от рак или тромбоза в централен катетър
Може да е ексудат или хилоторакс
Пациенти изключително болни
Заболеваемост и смъртност поради инфекция на медиастинума и плевралното пространство
Доброкачествен азбестов плеврален излив
Излив, настъпил> 30 години след първоначалната експозиция
Има тенденция да идва и да си отива
Трябва да се изключи мезотелиом
Доброкачествен тумор на яйчниците (синдром на Meigs)
Механизъм, подобен на този за чернодробния хидроторакс
Понякога хирургическа намеса е показана за пациенти с яйчникова маса, асцит и плеврален излив
За диагностика се изисква следоперативно изчезване на асцит и излив
Синдром на жълтите нокти
Триада от плеврален излив, лимфедем и жълти нокти, понякога се появяват на десетилетия
Плеврална течност с относително високо съдържание на протеин, но с ниско съдържание на лактат дехидрогеназа
Тенденция за повторение на излива
Няма плевритна болка в гърдите
* Причините са изброени първо в приблизителния ред с най-голяма честота.
Изливи без очевидна причина често се дължат на окултни белодробни емболи, туберкулоза или рак. Етиологията е неизвестна за около 15% от изливите дори след обширно проучване; смята се, че много от тези изливи се дължат на вирусна инфекция.
Симптоми и признаци
Някои плеврални изливи са асимптоматични и се откриват случайно по време на физически преглед или на рентгенова снимка на гръдния кош. Много от тях причиняват диспнея, плевритна болка в гърдите или и двете. Плевритна болка в гърдите, неясен дискомфорт или остра болка, която се влошава по време на вдъхновение, показва възпаление на париеталната плевра. Обикновено болката се усеща върху възпаленото място, но е възможна препоръчителна болка. Задната и периферната част на диафрагмалната плевра се доставят от долните 6 междуребрени нерви и дразненето там може да причини болка в долната част на гръдната стена или корема, което може да симулира интраабдоминално заболяване. Дразненето на централната част на диафрагмалната плевра, инервирано от диафрагмалните нерви, причинява болка, насочена към шията и рамото.
Физикалният преглед разкрива липсващ тактилен фремитус, притъпяване до перкусия и намалени звуци на дишане отстрани на излива. Тези находки могат да бъдат причинени и от удебеляване на плеврата. При изливи с голям обем дишането обикновено е учестено и повърхностно.
Триенето на плевралното триене, макар и рядко, е класическият физически признак. Триенето на триене варира от няколко прекъсващи звука, които могат да симулират пукане, до напълно развита груба решетка, скърцане или кожест звук, синхронен с дишането, чут по време на вдишване и издишване. Звуците на триене, съседни на сърцето (плевроперикардно разтриване), могат да варират в зависимост от сърдечния ритъм и могат да бъдат объркани с триенето при перикардит. Разтриването на перикарда се чува най-добре над лявата граница на гръдната кост в 3-то и 4-то междуребрие, характерно е звук напред-назад, синхронен с пулса и не се влияе значително от дишането. Чувствителността и специфичността на физическия преглед за откриване на излив вероятно са ниски.
Диагноза
Анализ на плеврална течност
Понякога CT ангиография или други тестове
Плеврален излив се подозира при пациенти с плевритна болка, необяснима диспнея или сугестивни признаци. Посочени са диагностични тестове, за да се документира наличието на плеврална течност и да се определи нейната причина (вж. Фигура Диагностика на плеврален излив).
Наличие на излив
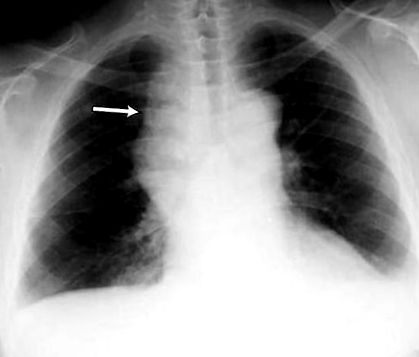
Рентгенографията на гръдния кош е първият тест, направен за потвърждаване на наличието на плеврална течност. Странично изправената рентгенова снимка на гръдния кош трябва да се изследва при съмнение за плеврален излив. При изправен рентгенов лъч 75 ml течност притъпява задния костофреничен ъгъл. Затъмняването на страничния костофреничен ъгъл обикновено изисква около 175 ml, но може да отнеме до 500 ml. По-големите плеврални изливи замъгляват части от хемиторакса и могат да причинят медиастинално изместване; изливите> 4 L могат да причинят пълно помътняване на хемиторакса и медиастинално отместване към контралатералната страна.
Локулираните изливи са колекции от течност, уловена от плеврални сраствания или в белодробни цепнатини. Трябва да се направят странични рентгенови лъчи, КТ на гръдния кош или ултрасонография, ако не е ясно дали рентгеновата плътност представлява течност или паренхимни инфилтрати или предполагаемата течност е локализирана или свободно течаща; тези тестове са по-чувствителни от изправените рентгенови лъчи и могат да открият обеми течност 10 ml. Локулираните изливи, особено тези в хоризонталната или наклонена цепнатина, могат да бъдат объркани със солидна белодробна маса (псевдотумор). Те могат да променят формата и размера си с промяна в позицията на пациента и количеството на плевралната течност.
CT не е рутинно показан, но е ценен за оценка на основния белодробен паренхим за инфилтрати или маси, когато белият дроб е закрит от излива или когато детайлите на рентгеновите лъчи на гръдния кош са недостатъчни за разграничаване на локулираната течност от твърдата маса.
Причина за излив
Торацентеза трябва да се направи при почти всички пациенти, които имат плеврална течност с дебелина ≥ 10 mm при КТ, ултрасонография или рентгенова снимка на страничен декубитус и това е ново или с несигурна етиология. По принцип единствените пациенти, които не се нуждаят от торакоцентеза, са тези, които имат сърдечна недостатъчност със симетрични плеврални изливи и без болка в гърдите или треска; при тези пациенти може да се опита диуреза и да се избегне торакоцентеза, освен ако изливите не продължават ≥ 3 дни.
Торацентезата и последващият анализ на плевралната течност често не са необходими за плеврален излив, който е хроничен, има известна причина и не причинява симптоми.
Перли и клопки
Въпреки обичайната практика, рентгенографията на гръдния кош не трябва да се повтаря след торацентеза, освен ако пациентите развият симптоми, предполагащи пневмоторакс (диспнея или болка в гърдите) или освен ако клиницистът не подозира, че въздухът може да е навлязъл в плевралното пространство по време на процедурата.
Винаги когато е възможно, торакоцентезата се извършва с помощта на ултразвуково ръководство, което увеличава добива на течност и намалява риска от усложнения като пневмоторакс или пункция на интраабдоминален орган.
Анализ на плеврална течност се прави за диагностициране на причината за плеврален излив. Анализът започва с визуална проверка, която може
Разграничете кървавия и хилозния (или хилиформен) от другите изливи
Идентифицирайте гнойни изливи, силно предполагащи емпием
Идентифицирайте вискозната течност, която е характерна за някои мезотелиоми
Течността винаги трябва да се изпраща за общ протеин, лактат дехидрогеназа (LDH), брой клетки и клетъчен диференциал, оцветяване по Грам и аеробни и анаеробни бактериални култури. Други тестове (глюкоза, цитология, маркери за туберкулозна течност [аденозин дезаминаза или интерферон-гама], амилаза, микобактериални и гъбични петна и култури) се използват при подходящи клинични условия.
Течният анализ помага да се разграничат транссудатите от ексудатите; съществуват множество критерии, но нито един не прави перфектна разлика между двата типа. Когато се използват критериите на Light (вж. Таблица Критерии за идентифициране на ексудативен плеврален излив), нивата на LDH в серума и общите протеини трябва да се измерват възможно най-близо до времето на торакоцентезата за сравнение с тези в плевралната течност. Критериите на Light правилно идентифицират почти всички ексудати, но погрешно идентифицират около 20% от транссудатите като ексудати. Ако се подозира транссудативен излив (напр. Поради сърдечна недостатъчност или цироза) и никое от биохимичните измервания не е> 15% над граничните нива за критериите на Light, се измерва разликата между серума и протеина на плевралната течност. Ако разликата е> 3,1 g/dL (> 31 g/L), пациентът вероятно има транссудативен излив.
Образност може също да помогне. Ако диагнозата остане неясна след анализ на плевралната течност, КТ ангиографията е показана за търсене на белодробни емболи, белодробни инфилтрати или медиастинални лезии. Находките на белодробните емболи показват необходимостта от дългосрочна антикоагулация; паренхимни инфилтрати, необходимостта от бронхоскопия; и медиастинални лезии, необходимостта от трансторакална аспирация на игла или медиастиноскопия. Въпреки това, CT ангиографията изисква пациентите да задържат дъха си за ≥ 24 секунди и не всички пациенти могат да се съобразят. Ако CT ангиографията е неразкрита, наблюдението е най-добрият курс, освен ако пациентът не е имал анамнеза за рак, загуба на тегло, персистираща треска или други открития, предполагащи рак или туберкулоза, като в този случай може да се посочи торакоскопия. Иглена биопсия на плеврата може да се направи, когато торакоскопията е недостъпна. Ако има удебеляване на плеврата или плеврални възли, CT или ултразвукова биопсия е полезна за диагностика.
При съмнение за туберкулозен плеврит се измерва нивото на аденозин дезаминазата в плевралната течност. Ниво> 40 U/L има 95% чувствителност и специфичност за диагностика на туберкулозен плеврит.
- Синдром на постхолецистектомия - Чернодробни и билиарни нарушения - Професионално издание на Merck Manuals
- Нефрогенен диабет Insipidus - Пикочно-полови нарушения - Ръководства на Merck Professional Edition
- Повтарящ се афтозен стоматит - Зъбни разстройства - Ръководства на Merck Professional Edition
- Преглед на липидния метаболизъм - ендокринни и метаболитни нарушения - Merck Manuals Professional
- Преглед на нарушенията на метаболизма на пурин и пиримидин - Педиатрия - Ръководства на Merck Professional