1 Катедра по медицина, болница Wexham Park, Berkshire, Slough, Великобритания
2 Национален център за стомашно-чревни и чернодробни заболявания, болница Ibn Sina, Министерство на здравеопазването, Хартум, Судан
3 Катедра по патология, Медицински факултет, Университет по медицински науки и технологии, Хартум, Судан
Резюме
1. Въведение
Безалкохолната мастна чернодробна болест (NAFLD) се очертава като важен проблем за общественото здраве по целия свят и е свързана с висок риск от сърдечно-съдови заболявания (ССЗ) за възрастни и деца. NAFLD се отнася до широк спектър от чернодробни увреждания, вариращи от проста стеатоза до стеатохепатит, напреднала фиброза и цироза. NAFLD е силно свързан с инсулинова резистентност и се определя от натрупването на чернодробна мазнина> 5% на чернодробно тегло, в присъствието на 43 IU/L), отколкото при жените (> 30 IU/L) [38]. Наскоро проучването Firenze Bagno a Ripoli (FIBAR) стигна до заключението, че повишената гама GT или AST е независим предиктор за ССЗ. Увеличението на нивата на гама-GT над референтния диапазон или също в горния референтен диапазон също е независим предиктор за инцидент на диабет [39]. Lopez-Suarez et al. показва в наблюдателно проучване, процентът на случаите с хипертония е с 21,2% по-голям при лица с NAFLD от тези без NAFLD (95% CI, 11,8–30,6,
). NAFLD е независимо свързана с преобладаваща хипертония с коригирано съотношение на шансовете 1,71 (95% CI, 1,10-2,65,
). Сред участниците, които не са с хипертония, NAFLD също е свързана независимо с високо нормално систолично АН (коригирано съотношение на коефициентите 2,13, 95% CI, 1,08–4,20,
), но не и с високо нормален диастоличен АН. Авторите заключават, че откриването на NAFLD, дори при нормални нива на ALT, трябва да служи като възможност за идентифициране на метаболитни и АН аномалии и засилване на модификацията на начина на живот [40].
Третото национално проучване на здравето и храненето в САЩ (NHANES III: 1988–94) обаче показва, че NAFLD не е свързано с повишен риск от смърт от всички причини, сърдечно-съдови заболявания, рак или чернодробни заболявания [41]. Интересното е, че данните от проучването на Националното изследване на здравето и храненето III показват, че NAFLD се свързва независимо с ССЗ, след коригиране на основните демографски, клинични и метаболитни смущения (съотношение на шансовете, 1.23; 95% доверителен интервал, 1.04–1.44). Независимата връзка на NAFLD със сърдечно-съдовата смъртност не е статистически значима. Авторите заключават, че NAFLD се свързва независимо с повишен риск от ССЗ. Въпреки това, NAFLD не повишава сърдечно-съдовата смъртност за период от 14 години [42].
При лица с диабет и NAFLD съществува връзка между NAFLD и CVD. Например, данни от Targher et al. показа, че некоригираното разпространение на NAFLD е 69,5% сред участниците с диабет тип 2
), а откритата с ултразвук NAFLD е най-честата причина (81,5%) за чернодробна стеатоза. Пациентите с NAFLD са имали по-висока възраст () и коригирано по пол преобладаване на коронарни (26,6 срещу 18,3%), мозъчно-съдови (20,0 срещу 13,3%) и периферни (15,4 срещу 10,0%) съдови заболявания, отколкото техните колеги без NAFLD. В логистичния регресионен анализ NAFLD се свързва с преобладаващо ССЗ, независимо от класическите рискови фактори, гликемичния контрол, лекарствата и характеристиките на метаболитния синдром [43]. В допълнение, Valpolicella Heart Diabetes Study е проспективно контролно проучване при 2 103 пациенти с диабет тип 2, които са били свободни от диагностицирано ССЗ в началото. По време на 5 години проследяване 248 участници (субекти) впоследствие развиват нефатална коронарна болест на сърцето (инфаркт на миокарда и коронарна реваскуларизация), исхемичен инсулт или сърдечно-съдова смърт. След корекция за възраст, пол, анамнеза за пушене, продължителност на диабета,
, LDL холестерол, чернодробни ензими и употребата на лекарства, наличието на NAFLD е свързано значително с повишен риск от ССЗ (коефициент на коефициент 1.84, 95% CI 1.4-2.1,). Допълнителна корекция на метаболитния синдром (както е определено от Националната програма за образование за холестерол, критерии III за панел за лечение на възрастни) значително отслабва, но не отменя тази асоциация (1.53, 1.1–1.7,) [44].
Важно е, че NAFLD през детството е силно свързано с атеросклероза [45]. В проучване на случай на контрол върху 150 деца с наднормено тегло с доказана биопсия NAFLD, децата с NAFLD са имали значително по-висока глюкоза на гладно, инсулин, общ холестерол, липопротеинов холестерол с ниска плътност, триглицериди, систолично кръвно налягане и диастолично кръвно налягане. Субектите с NAFLD също имат значително по-нисък липопротеинов холестерол с висока плътност, отколкото контролите. След корекция на възрастта, пола, расата, етническата принадлежност, индекса на телесна маса и хиперинсулинемията, децата с метаболитен синдром са имали 5,0 (95% доверителен интервал, от 2,6 до 9,7) пъти шансовете да имат NAFLD като деца с наднормено тегло и затлъстяване без метаболитен синдром. Следователно NAFLD при деца с наднормено тегло и затлъстяване е силно свързано с множество сърдечно-съдови рискови фактори. Авторите стигат до заключението, че идентифицирането на NAFLD при дете трябва да предизвика глобални консултации за справяне с храненето, физическата активност и избягването на тютюнопушенето, за да се предотврати развитието на сърдечно-съдови заболявания и диабет тип 2 [46].
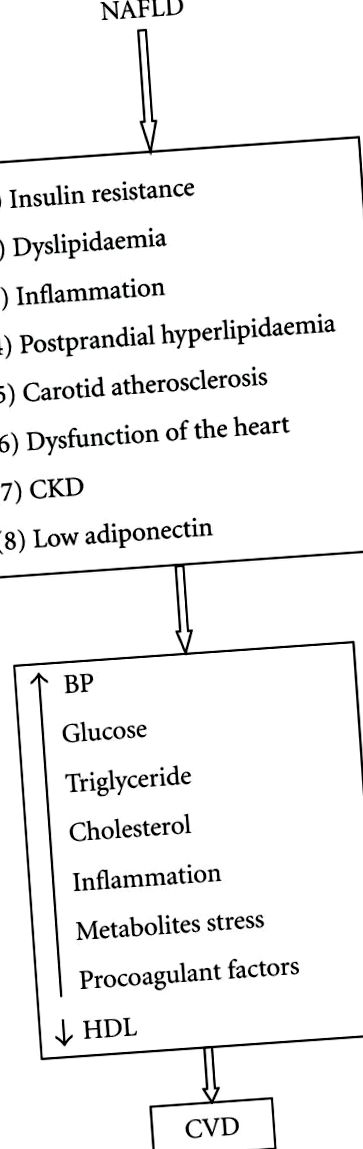
4. Възможни пътища и механизъм на ССЗ, предизвикан от NAFLD
Свързването на NAFLD с метаболитен синдром и диабет може отчасти да обясни повишения риск от ССЗ с NAFLD. В допълнение, няколко проучвания показват, че NAFLD само по себе си може да допринесе за повишения риск от ССЗ. Точните механизми за тази сложна връзка обаче не са ясни. Вероятно няколко силно взаимосвързани фактора допринасят за повишения риск от диабет и метаболитен синдром при лица с NAFLD. Следните фактори са възможно обяснение на механизмите за асоцииране на ССЗ с NAFLD (Фигури 1 и 2).
4.1. NAFLD може да ускори прогресирането на инсулиновата резистентност
В литературата е добре документирано, че NAFLD се свързва с повишаване на инсулиновата резистентност [1–6]. NAFLD се свързва с чернодробна и периферна инсулинова резистентност. Важно е, че инсулиновата резистентност в патогенезата на NAFLD и свързана с дислипидеамия, каротидна атеросклероза и ендотелна дисфункция.
4.2. NAFLD може да ускори прогресирането на дислипидемия и атеросклероза
NAFLD се свързва с атерогенна дислипидемия (повишаване на LDL-c, TG, аполипопротеин В и намаляване на HDL), което се свързва с увеличаване на риска от ССЗ [1–6].
4.3. NAFLD може да ускори прогресията на каротидната атеросклероза
Последните проучвания показват връзка между NAFLD и увеличената дебелина на каротидната интима-среда (IMT). Fracanzani et al. (2008) заключават (в поредица от нормални и NAFLD субекти), че независимите предиктори на риска от повишена дебелина на интима-медия са наличието на чернодробна стеатоза (коефициент на шанс (OR) = 6.9), възраст (OR 6.0) и повишена систолна кръв налягане (ИЛИ 2.3) [47]. По-интересното е, че Targher et al. предполага, че тежестта на чернодробната хистопатология сред 85 пациенти с NAFLD е силно свързана с ранна каротидна атеросклероза, независимо от възрастта, пола, ИТМ, тютюнопушенето, LDL холестерола, инсулиновата резистентност и наличието на метаболитен синдром [48]. В допълнение, голямо проучване на населението показа, че NAFLD е свързано с увеличаване на IMT [49]. От друга страна, при 100 пациенти с диабет, контролирани с диета, значителното увеличение на каротидния IMT в присъствието на NAFLD до голяма степен се обяснява с инсулинова резистентност. Въпреки това, Petit et al. показа, че при хора с диабет тип 2 затлъстяването на черния дроб не е свързано с повишен риск от ССЗ [50]. За разлика от това, NAFLD е независимо свързана с каротидна атеросклероза и само при хора с множество характеристики на метаболитния синдром [51].
4.4. NAFLD може да ускори прогресията на ендотелната дисфункция
Ендотелната дисфункция е важен елемент в процеса на атеросклероза. NAFLD при пациенти с диабет и недиабет е свързано с изразено увреждане на ендотелната функция [52, 53].
4.5. Възпаление и оксидативен стрес
Възпалението е от решаващо значение за патогенезата на NAFLD и сега мазнините се считат за метаболитно активен ендокринен орган, произвеждащ провъзпалителни цитокини, включително TNF-α, IL-6 и IL-8 и има доказателства в подкрепа на активирането на други възпалителни пътища, оксидативен стрес и de novo път от TNF-α. Възпалението е свързано с инсулинова резистентност, което води до повишена липолиза в мастната тъкан, повишено поемане на NEFA от хепатоцитите и повишен синтез на триглицериди в черния дроб. Митохондриалното окисляване на мазнини и износът на частици с VLDL не са в състояние да съответстват на синтеза на триглицериди, което води до нетно отлагане на мазнини в хепатоцитите. Като следствие от необичайно натрупване на мазнини в хепатоцитите, има значително нарушение в инсулино-сигналните пътища в черния дроб [54, 55]. Възпалението е връзката между затлъстяването и инсулиновата резистентност и може да има важна роля в патогенезата на чернодробната и системната инсулинова резистентност и ССЗ.
4.6. Адипонектин
Адипонектинът е един от важните адипоцитокини в патогенезата на NAFLD. Доказано е, че адипонектинът намалява синтеза на мастни киселини de novo и засилва окисляването на мазнините, като нивата на адипонектин се увеличават след поглъщане на мазнини с храната [56]. Намаленият адипонектин е свързан с инсулинова резистентност и хиперлипидемия, а ниското ниво на адипонектин е показано при NAFLD, независимо от компонентите на метаболитния синдром [57, 58]. Доказано е също, че ниските нива на адипонектин са свързани със ССЗ [59].
4.7. Постпрандиална хиперлипидемия
4.8. NAFLD, свързан с смущения във функцията на сърцето
Няколко проучвания показват, че NAFLD е свързана с коронарна атеросклероза, аномалия на сърдечната клапа и дисфункция на лявата камера. Например, Kim et al. показа, че пациентите с NAFLD са изложени на повишен риск от коронарна атеросклероза, независимо от класическите коронарни рискови фактори, включително висцерално затлъстяване. Авторите твърдят, че NAFLD само по себе си може да бъде независим рисков фактор за коронарна артериална болест [67]. Освен това, доказаният с биопсия NAFLD се свързва с подчертано намаляване на резерва на коронарния поток (маркер за целостта на коронарната микроваскуларна циркулация). Установено е, че резултатите от чернодробната фиброза са независим предиктор за значително намаляване на резерва на коронарния поток [68]. При пациенти с NAFLD липсата на болестно затлъстяване, хипертония и диабет има леко променена геометрия на ЛН и ранни характеристики на диастолната дисфункция на лявата камера [69]. При пациенти с диабет и NAFLD могат да бъдат открити ранни характеристики на диастоличната дисфункция на ЛН [70].
4.9. NAFLD и обструктивна сънна апнея (OSA)
Обструктивната сънна апнея (OSA) се характеризира със силно и често хъркане, периоди на апнея по време на сън и прекомерна дневна сънливост [71, 72]. Интересното е, че OSA също се разглежда като един от факторите, които ускоряват прогресията на NAFLD към NASH [73]. Важно е, че значителен брой проучвания показват повишена честота на ССЗ с OSA [74–76]. Проучванията при животни показват, че OSA може да доведе до повишаване на инсулиновата резистентност и промяна в липидния метаболизъм с NAFLD [77, 78]. Възможно е да се предположи, че диетата с високо съдържание на мазнини заедно с OSA може да влоши хода на NAFLD. Освен това, при модел на плъх с мастен черен дроб (диета с високо съдържание на мазнини с холин) е установено, че интермитентната хипоксия предизвиква NASH [79, 80]. Заключението на Брадли и Флорас е, че съществува връзка между OSA и ССЗ [81]. Заключението им беше, че OSA е свързано с повишен риск от ССЗ и това е доказано в епидемиологични, клинични и физиологични проучвания. Епидемиологичните проучвания показват значителна независима връзка между OSA и хипертония, коронарна артериална болест, аритмии, сърдечна недостатъчност и инсулт [82–88]. Сложното взаимодействие между затлъстяването, NAFLD, метаболитния синдром на затлъстяването и ССЗ ще ускори развитието на атеросклероза.
4.10. NAFLD и CKD, които са свързани със ССЗ
NAFLD може също да бъде свързано с вредно въздействие върху други органи, които могат да имат пряко или непряко влияние върху ССЗ или органи, които могат да ускорят представянето на ССЗ, поне при хора с диабет тип 2. Например, пациентите с NAFLD с диабет тип 2 са имали по-висок () процент на разпространение, коригиран спрямо възрастта и пола, както на непролиферативна (39 срещу 34%), така и на пролиферативна/лекувана ретинопатия (11 срещу 5%) и хронично бъбречно заболяване (ХБН) ) (15 срещу 9%) от аналозите с диабет тип 2, но без NAFLD [89]. Освен това в това проучване NAFLD е свързано с повишена честота на ХБН [90], независимо от пола, възрастта, индекса на телесна маса, обиколката на талията, BP, тютюнопушенето, продължителността на диабета, гликозилиран хемоглобин, липиди, изчислена GFR на базата на изход, микроалбуминурия, и лекарства (хипогликемични, понижаващи липидите, антихипертензивни или антитромбоцитни лекарства). Интересното е, че е доказано, че NAFLD е свързана с развитието на ХБН при корейски индивиди [91]. Следователно NAFLD може индиректно да модулира риска от ССЗ чрез ХБН.
5. Безопасността и ефективността на терапията със статини при NAFLD
Практическите насоки на Американската асоциация за изследване на чернодробните заболявания, Американския колеж по гастроентерология и Американската гастроентерологична асоциация за диагностика и лечение на безалкохолна мастна чернодробна болест препоръчват статините да се използват за лечение на дислипидемия при пациенти с NAFLD и NASH. Тази препоръка се основава на липсата на доказателства, че пациентите с NAFLD и NASH са изложени на повишен риск от сериозно медикаментозно увреждане на черния дроб от статини [92]. В допълнение, експертната група за черния дроб заяви, че статините могат безопасно да се използват при NAFLD и NASH без необходимостта от рутинно наблюдение на чернодробните ензими [93]. Въпреки това се препоръчва преди започване на терапия със статини да се проверят чернодробните ензими. Показано е, че терапията със статини подобрява хистологията при NAFLD и NASH [94]. Следователно, настоящите доказателства сочат, че статините са безопасни и ефективни при NAFLD.
6. Заключение
NAFLD е важен и възникващ здравен проблем. NAFLD се разглежда като чернодробен компонент на метаболитния синдром и е свързан с висок риск от развитие на ССЗ. Няколко проучвания показват, че NAFLD per se може да бъде свързана с риск от ССЗ. Дислипидемите, инсулиновата резистентност, ниското съдържание на адипонектин и дислепидемиите след хранене и хипергликемията са основните фактори, водещи до NAFLD и допълнително влошават хода на NAFLD, както и ускоряват развитието на атеросклерозата и развитието на CVD. Механизмът и сложните фактори, участващи в развитието на ССЗ при индивиди с НАЖБП, са обобщени на Фигури 1 и 2. Понастоящем не е известно как лечението на НАБЛП ще модулира риска от ССЗ. Необходими са спешни изследвания, за да се разбере връзката между NAFLD и CVD и как потенциалното лечение на NAFLD ще модулира риска от CVD.
Препратки
- Средиземноморска диета и безалкохолна мастна чернодробна болест
- Безалкохолна мастна чернодробна болест и затлъстяване
- Безалкохолна мастна чернодробна болест (NAFLD) за предотвратяване ролята на средиземноморската диета и физическия
- Безалкохолна мастна чернодробна болест (NAFLD) ГАСТРОИНТЕСТИНАЛ; СПЕЦИАЛИСТИ ЗА ЧЕРЕН ДЪРВЪК НА TIDEWATER, PLLC
- Безалкохолна мастна чернодробна болест при пациенти с хроничен хепатит В и С от Западна Амазонка